
半月板損傷について(原因と症状)
-1024x368.webp)
半月板損傷について(原因と症状)
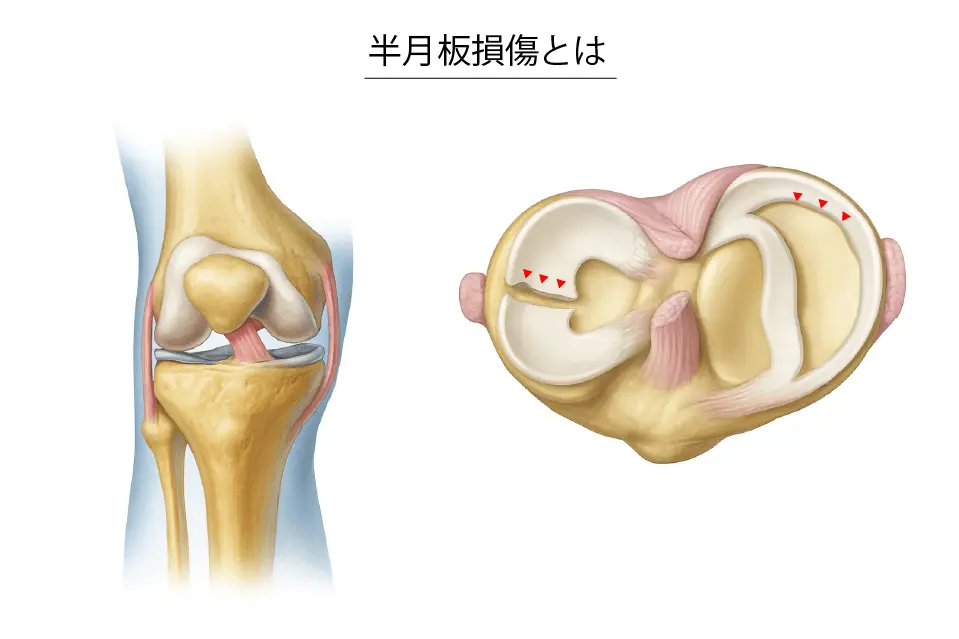
半月板損傷とは?
膝は、歩くだけでも体重の約3倍、階段の上り下りでは約5倍の負担がかかるといわれています。
その中で膝のクッション役をしているのが半月板
です。半月板は膝関節の内側と外側にあり、衝撃を吸収して関節を守ったり、動きを安定させたりする重要な役割を担っています。
スポーツでのジャンプや急な方向転換、日常のちょっとしたひねり動作などで半月板に強い力が加わると、損傷(キズや断裂)が起こることがあります。小さな損傷でも放置すると、歩行や階段の上り下りなどの繰り返し動作で悪化してしまうことがあります。
半月板の特徴
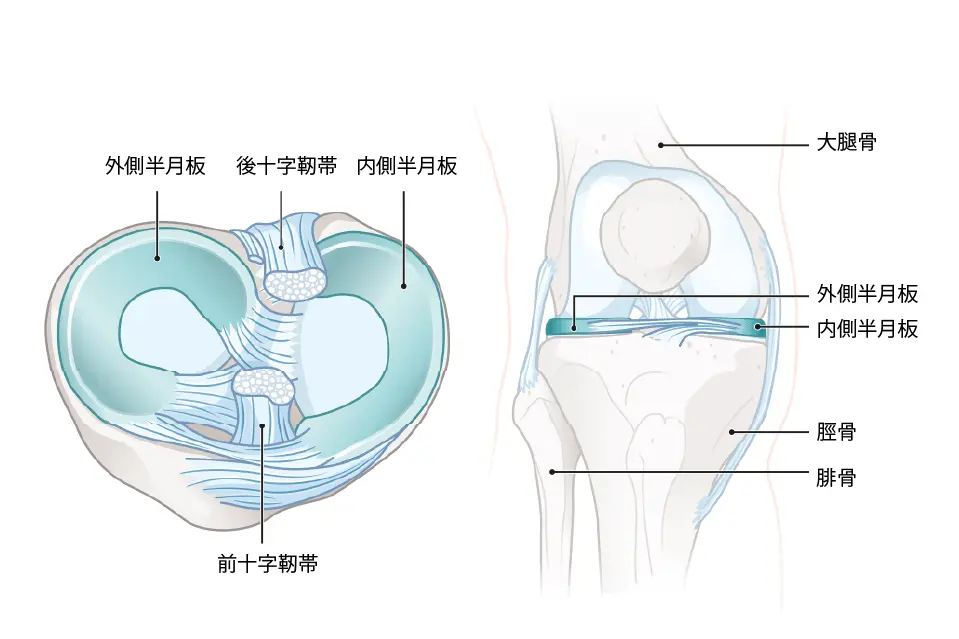
半月板は柔らかい軟骨のような組織で、70%が水分、30%がコラーゲン繊維でできています。
形は「C字型」をしており、内側半月板と外側半月板の2つがあります。
- 内側半月板:内側の靱帯とつながっているため動きが少なく、負担がかかりやすい。
- 外側半月板:内側に比べてよく動くため、若い人でも損傷が起きやすい。
外側半月板は、内側半月板に比べて可動性が高く、膝の動きに合わせて大きく移動します。このため、急なねじれや深い屈伸動作などの際に力が集中しやすく、損傷を受けやすい構造になっています。
また、個人差も大きく、外側半月板は厚さや幅が広い人ほど損傷しやすい傾向があります。
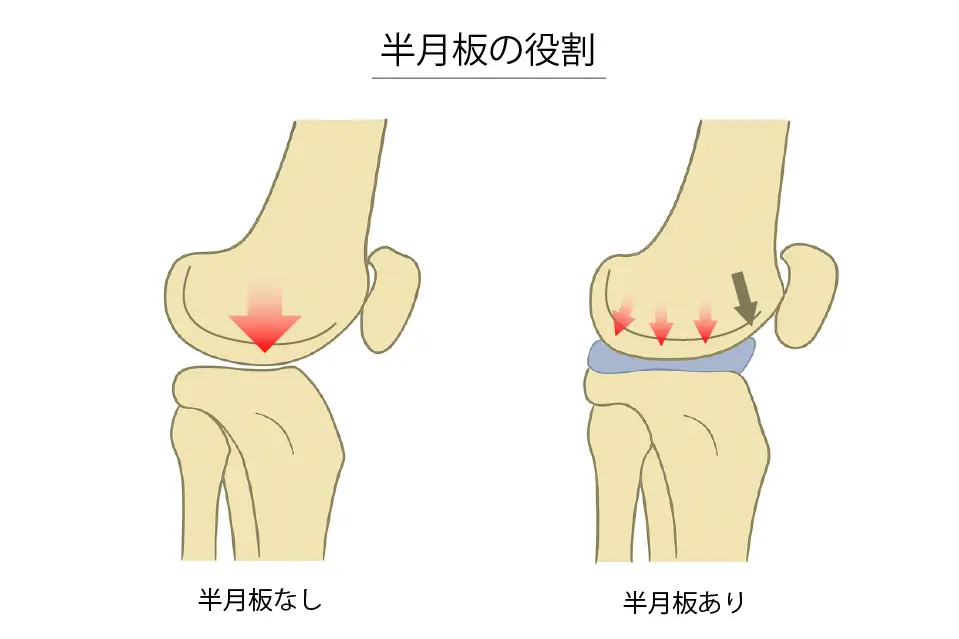
半月板の役割
- 膝にかかる衝撃を吸収し、負担を分散する(クッション機能)
- 膝関節を安定させる(サブスタビライザーの役割)
- 関節の滑らかな動き
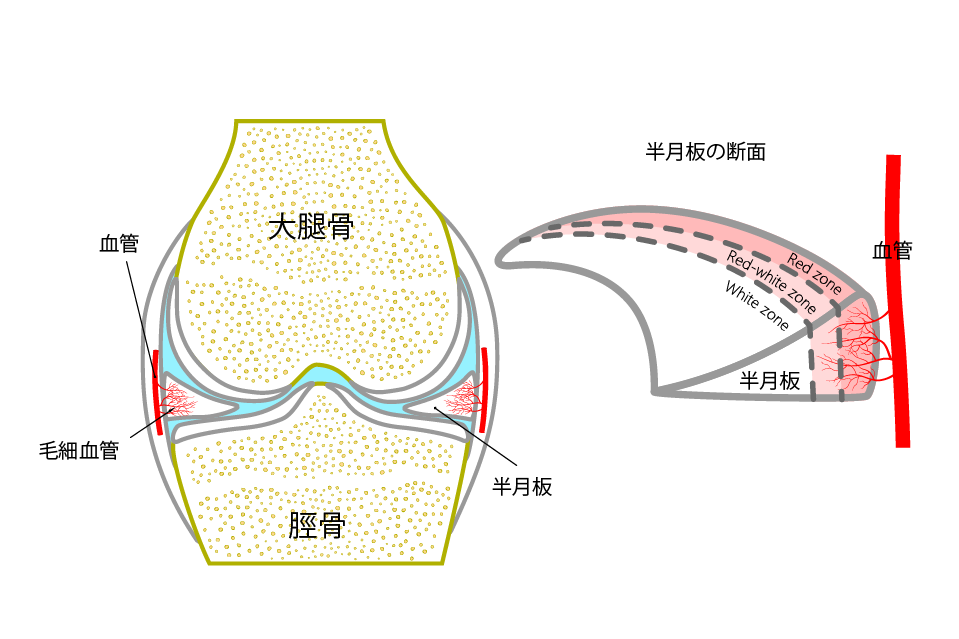
半月板の外側の約1/3は血管が通っており、血液から栄養を受けています。
一方、内側部分は血流がほとんどなく、関節液から栄養を受けており、自己修復能力が低いという特徴があります。
この血流の違いによって、次のように分類されます。
- White-Whiteゾーン:血流がない内側部(治りにくい)
- Red-Redゾーン:血流がある外側部(治りやすい)
- Red-Whiteゾーン:血流が少ない中央部(治りにくい)
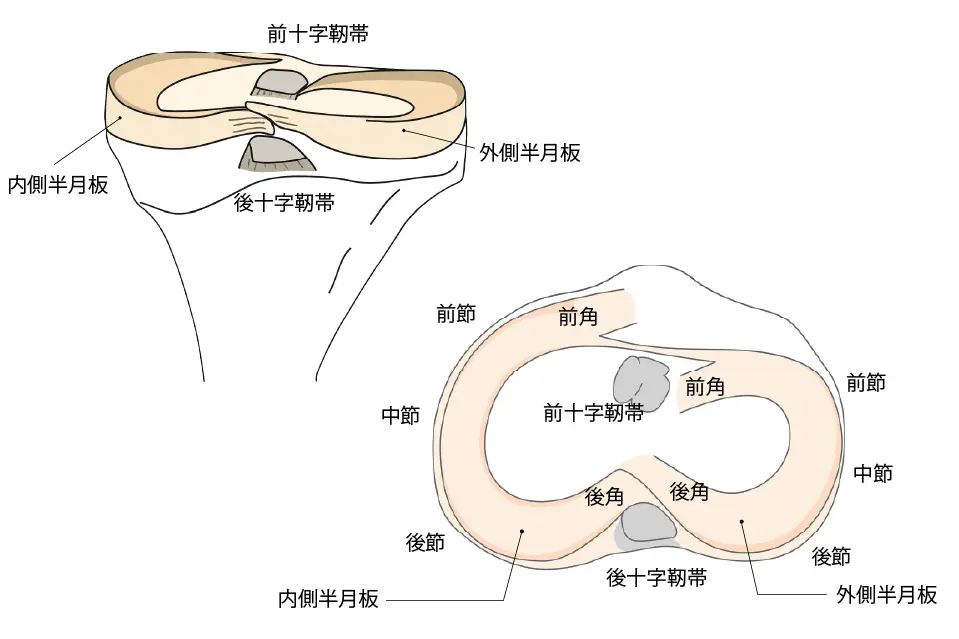
半月板の構造
半月板は内側と外側に1つずつ存在し、それぞれ前から順に3つの部分に分かれています。
- 前節:前方の部分
- 中節:中央の部分
- 後節:後方の部分
さらに、前節の一番前の部分を前角、後節の一番後ろの部分を後角と呼びます。
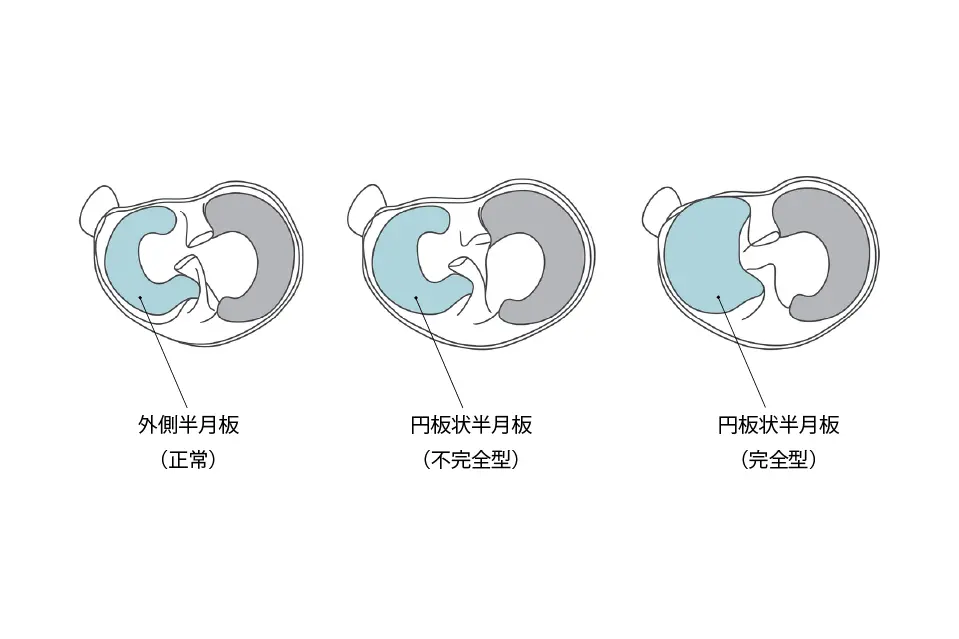
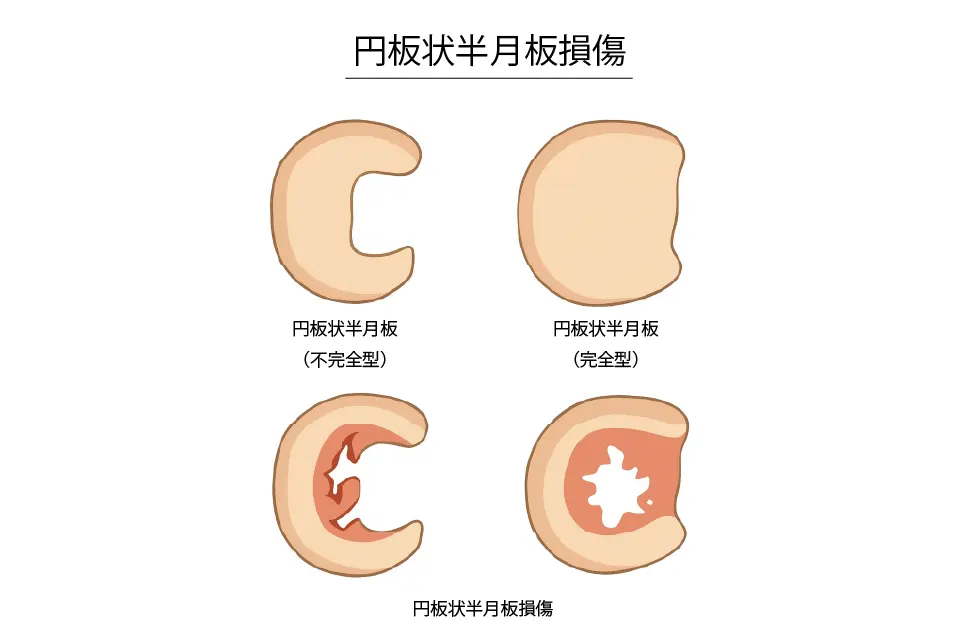
円板状半月板とは
外側半月板は、通常は薄くてC字型をしています。しかし、中には通常よりも幅が広く分厚い形をしている人がいます。これを円板状半月板といいます。
円板状半月板は、通常の半月板と比べて次のような特徴があります。
- 丸く分厚い形をしており、関節の中央まで広がっている
- 組織の線維の並びが不規則で、通常の半月板よりも安定性が弱い
- 関節の間に挟まりやすく、損傷しやすい
- 一度損傷すると自然に治りにくいとされています
円板状半月板を持つ人はスポーツや日常動作の中で半月板を傷めやすく、膝の痛みや引っかかり感、動かしにくさが起きることがあります。10代以下の若年者では、円板状半月板の損傷がとても多いことがわかっています。
欧米では5%以下ですが、アジア人では約17%と多く、日本の研究では30〜40%にみられるとの報告もあります。多くは両側の膝にみられ(約80〜97%)、そのうち半分は症状が出ないまま生活していると考えられます。
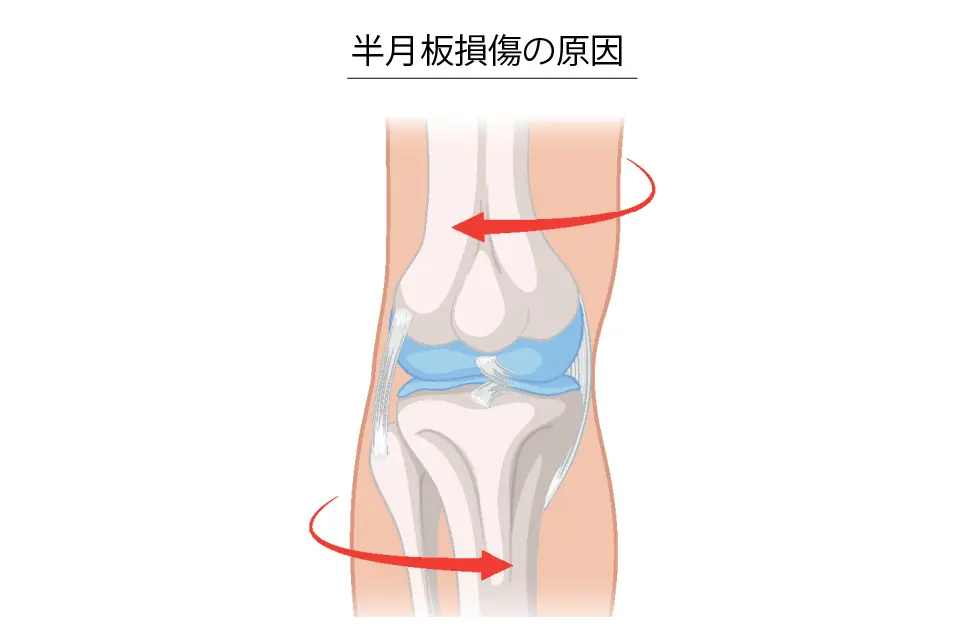
半月板損傷の原因
膝は曲げ伸ばしだけでなく、内側・外側へのひねり(回旋)もします。
このとき半月板はクッションとして変形しながら動きますが、荷重がかかると外側へ引っ張られるような力が加わります。
特に体重のかかる状態でひねったときに、半月板に大きな負担がかかり損傷が起こりやすくなります。
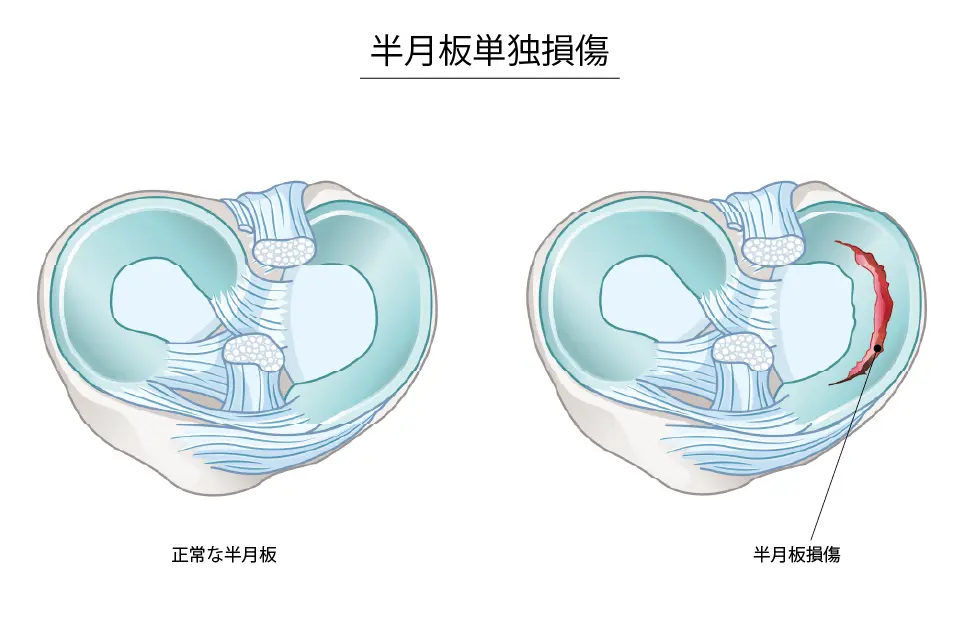
単独損傷(半月板だけが傷つく)
- スポーツや転倒などのケガで起こることもありますが、はっきりした原因がない場合もあります。
- 年齢とともに膝の変形(O脚など)が進むと内側半月板が損傷しやすくなります。
- 若い人では外側半月板や円板状半月板の損傷が多くみられます。
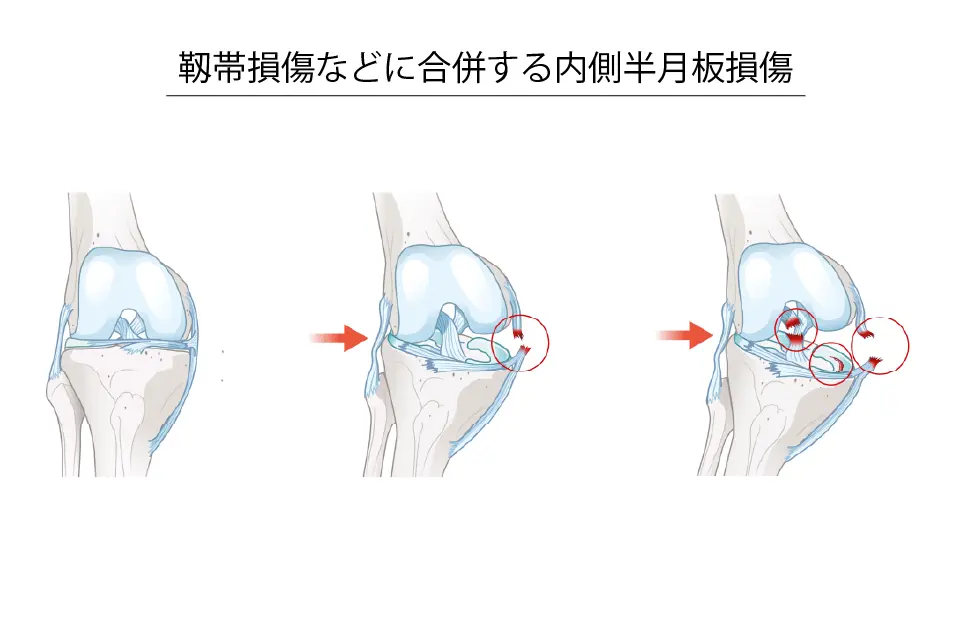
靱帯損傷と一緒に起こる複合損傷
- 特に前十字靱帯(ACL)損傷と同時に起こりやすいです。
- 怪我の初期には外側半月板の損傷が多く、時間がたつと内側半月板の損傷が増えてきます。
- ACL損傷に伴って内側半月板の後角部が切れることがあり、これをランプ病変と呼びます。
円板状半月板損傷
- 円板状半月板は、通常よりも形が丸く厚い外側半月板です。この特殊な形は生まれつきの構造であり、特に子どもや若年者に多く見られます。
- 強いケガがなくても自然に変性(すり減り・弱化)し、断裂が生じやすいとされています。
- 日常生活やスポーツ動作の中でねじれや繰り返しの負担を受けることでさまざまなタイプの断裂を起こします。
- 小児や学童期にも多く見られます。この年齢では関節や靱帯が柔らかく、
たとえ一度の軽い外傷でも、外縁(滑膜と半月板の境界部)で広い範囲の断裂を起こすことがあります。 - 痛みが軽くても放置すると、ロッキング(膝が動かなくなる現象)や関節の変形を招くおそれがあります。
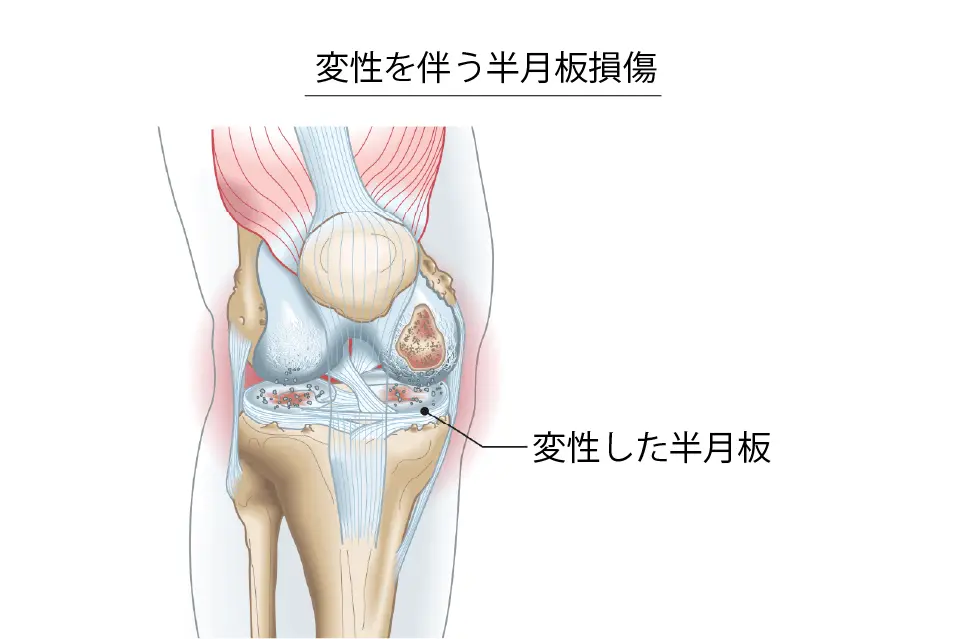
変性を伴う半月板損傷
- X線で変形性関節症の所見がはっきりしなくても、MRIを撮ると内側半月板の変性や損傷が見つかるケースが非常に多いです。
- 研究によると、X線で異常が見られない50歳以上の710名の膝を調べたところ、89%の膝でMRI上なんらかの異常(半月板損傷・軟骨変性など)が認められたと報告されています(Guermaziら, 2012)。
半月板損傷の症状
- 膝の痛み
- 動かすと「ひっかかる」感じ(catching)
- 曲げ伸ばしのときに「コリッ」「ゴリッ」と音や振動を感じる(click)
- 膝がずれる感じや突然ガクッと崩れる(giving way)
- 膝の中で何かが挟まったように動かなくなる(locking)
- 腫れによる曲げ伸ばしの制限

半月板損傷の検査
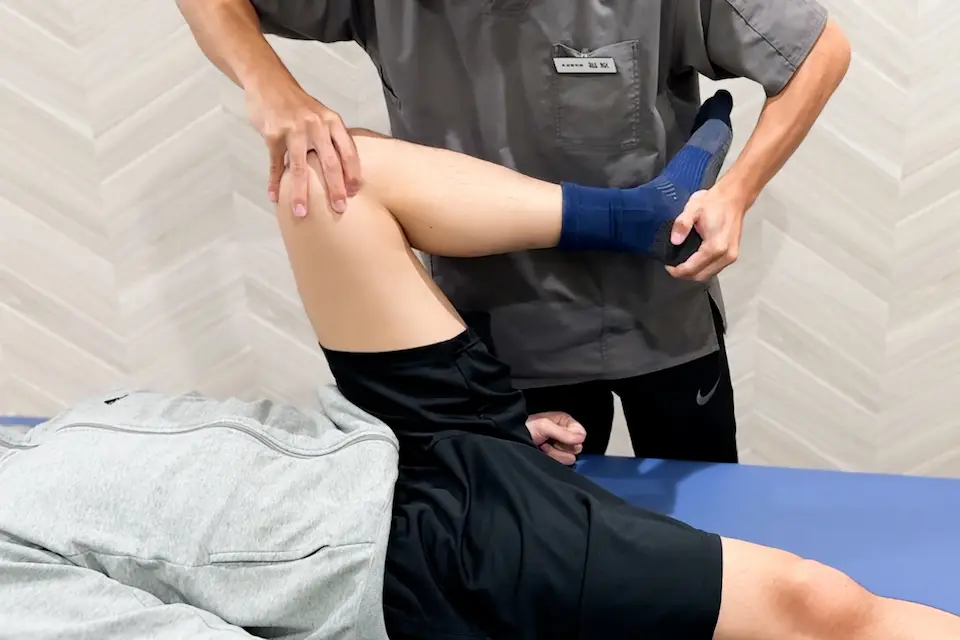
マックマレーテスト(McMurray test)
- 患者さんは仰向けになります。膝関節を完全に曲げた状態にします。
- 一方の手で関節の隙間を触知し、反対の手で足を持って圧を加えたままひねりながらゆっくりと伸ばしていきます。。
- 半月板に損傷があると、途中で「コリッ」と音がしたり、膝の奥に痛みを感じたりします。
- 膝を完全に曲げた状態から90°までのところで症状が出る場合は半月板の後ろ側(後節)が傷ついている可能性があります。
- 90°よりも伸ばしたところで症状が出る場合は、半月板の前の方(前節)に損傷がある可能性があります。
内側半月板と外側半月板で評価の方法が異なります。
- 内側半月板(MM)損傷の評価:膝関節を屈曲し内反位をとり、下腿を外旋しながら伸展。
- 外側半月板(LM)損傷の評価:膝関節を屈曲し外反位をとり、下腿を内旋しながら伸展。
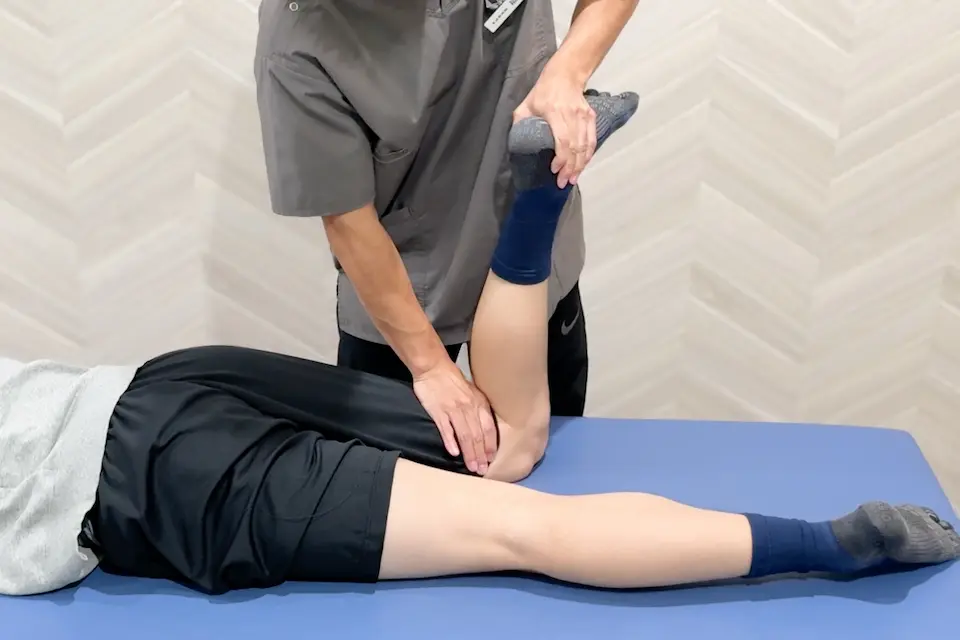
アプレー圧迫テスト(Apley compression test)
- うつ伏せになり、膝を90度くらいに曲げます。
- 足のかかとを上から押しながら、足を左右にひねります。
- このとき膝の奥に痛みが出る場合は、半月板に損傷がある可能性があります。
- 足を外側にひねったときに膝の内側が痛む → 内側半月板の損傷を疑います。
- 足を内側にひねったときに膝の外側が痛む → 外側半月板の損傷を疑います。
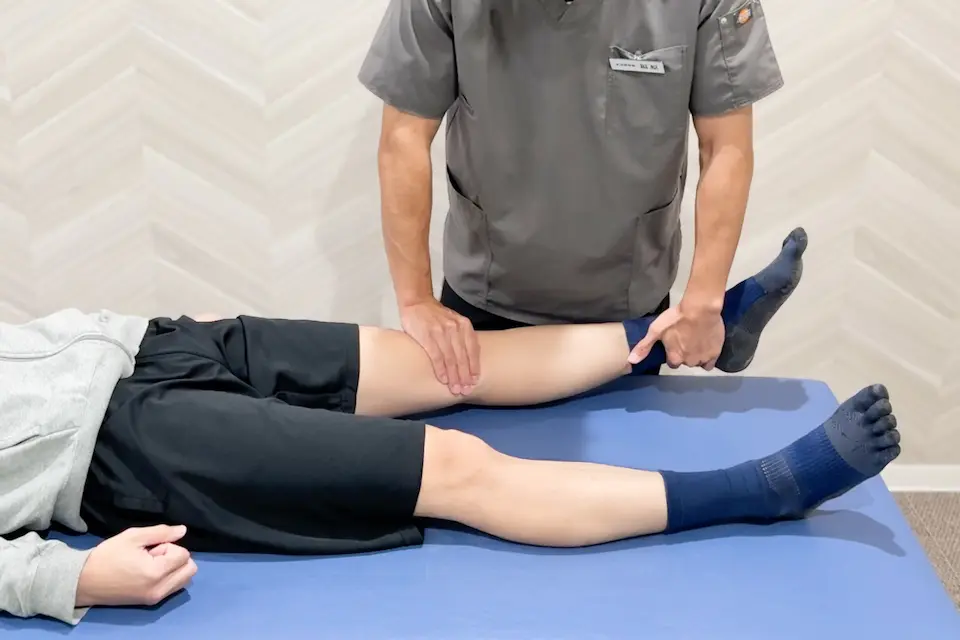
ワトソンジョーンズテスト(Watson-Jones test)
- 仰向けに寝た状態で、膝をまっすぐに伸ばしたままにします。
- 検査する人が片方の手で膝のお皿(膝蓋骨)を押さえて動かないように固定します。
- もう片方の手で足首を持ち上げるようにして、膝を軽く反らせます(過伸展させます)。
- このとき膝の奥で「コリッ」と音がしたり痛みが出ると、半月板の前の部分が傷んでいる可能性があります。
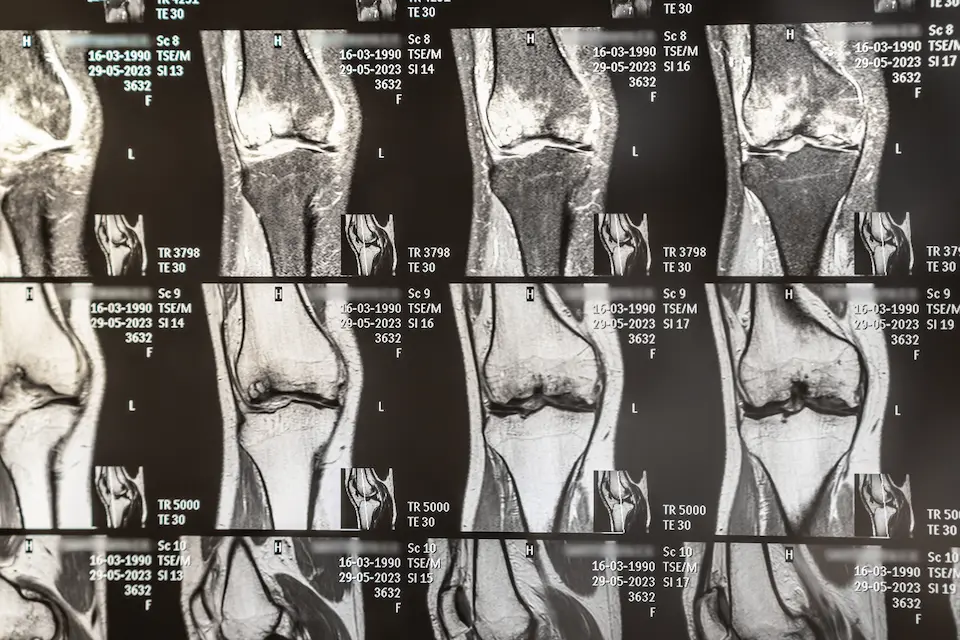
MRI検査
半月板損傷が疑われる場合は、病院でMRI検査を行い損傷の有無だけでなく、断裂のタイプや程度(グレード)まで詳しく検査する必要があります。
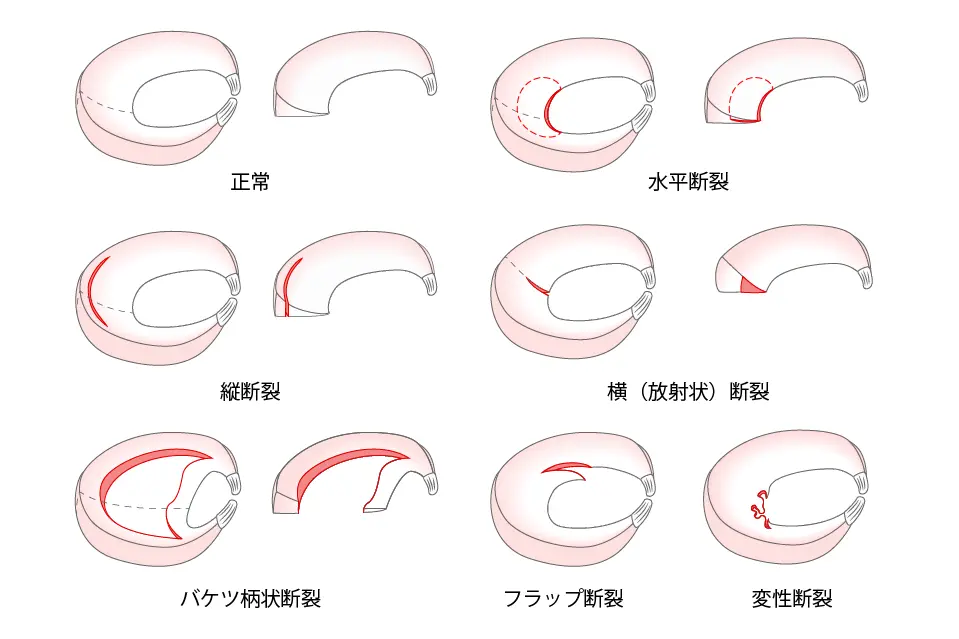
半月板損傷のタイプ
- 縦断裂:半月板に沿って縦に切れる。進行すると「バケツ柄状断裂」となり、膝が引っかかる・動かなくなることがあります。
- 横断裂・斜断裂:線維を横切るように切れる。保存療法では治りにくいことがあります。
- 水平断裂:横に裂けるタイプ。加齢や変形性膝関節症に多いです。
- 複合断裂(フラップ状断裂など):複数の方向に裂けるタイプで、遊離した部分が引っかかり症状を起こすことがあります。
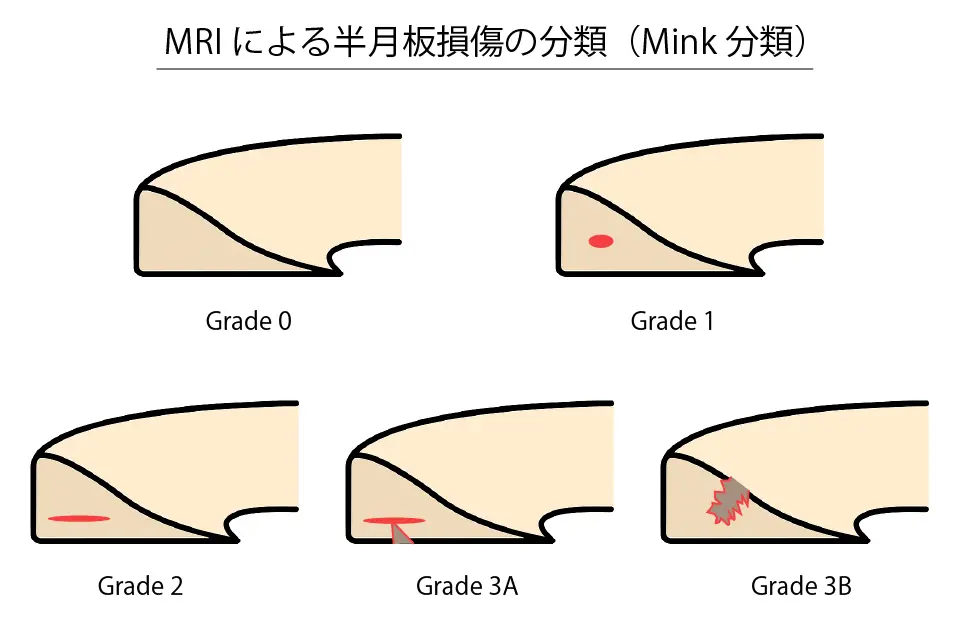
半月板損傷のグレード(Mink分類)
半月板がどのくらい損傷しているかは、MRIを使って詳しく調べることができます。損傷の程度を4つの段階(グレード)に分けて診断されます。
- グレード0:正常
半月板の中に異常な信号はなく、健康な状態です。 - グレード1:初期の変性
半月板の内部に斑状の高信号が見えますが、表面までは達していません。 - グレード2:やや進んだ変性
半月板の内部に線状の高信号が見えますが、まだ表面までは達していません。 - グレード3:断裂している状態
・3A:線状の高信号が表面まで達しています
・3B:不規則な形の異常が表面まで達しています
半月板損傷の治療法
半月板損傷の治療には、大きく分けて保存療法(手術をしない方法)と手術療法があります。
症状の程度や損傷の場所・形によって、どの治療が適しているかが決まります。
保存療法
次のような場合はまず保存療法(手術をしない治療)を選ぶことがあります。
- 痛みがあっても、スポーツや日常生活に大きな支障がない
- catching、lockingなどの症状がない
- 痛みの原因が半月板以外の可能性がある
- 損傷が小さく(5〜10mm程度)、血流のある外側1/3の部分に限られている
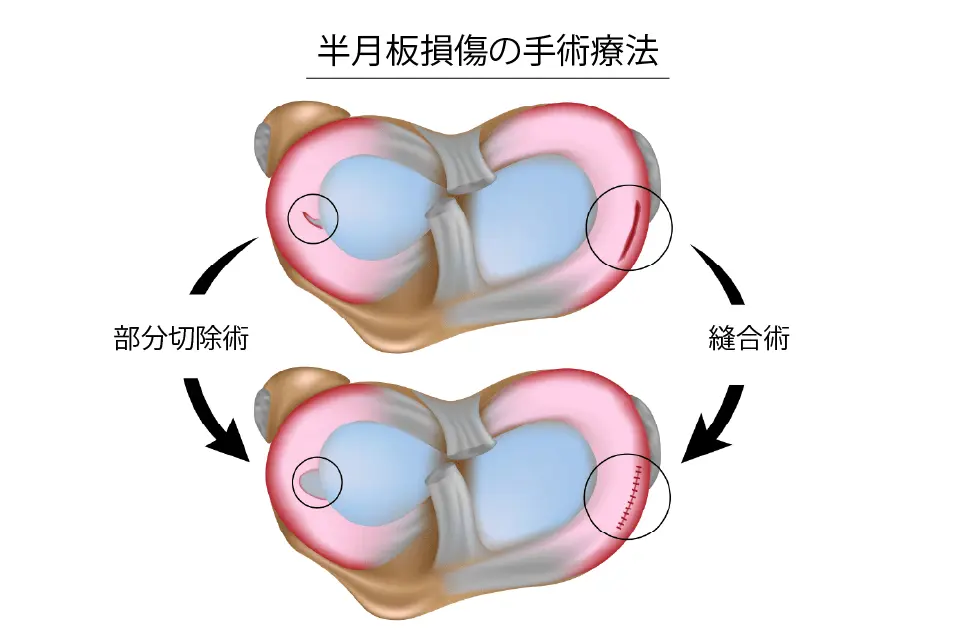
手術療法
一方で、放置すると損傷が広がり、修復できる半月板を失うリスクもあります。
特に次のような場合は、早期の手術が望ましいこともあります。
- ケガの原因(受傷機転)がはっきりしている
- 変性が軽く、修復できる可能性が高い
- 半月板の機能を保ちながら治療できる状態
手術は、主に関節鏡を使った低侵襲手術で行われます。
大きく分けると次の2つがあります。縫って修復する治療(半月板縫合術)は、回復に時間がかかることもあり、特に競技復帰を急ぐアスリートでは部分切除術が選ばれるケースもあります。
1. 半月板を縫って残す手術(半月板縫合術)
半月板の傷を縫い合わせて温存する方法です。
半月板は血流がある部分とない部分があり、血流のある部分は治る力があるため、縫合が可能です。
これまでは「血流が届かない部分は縫っても治らない」と考えられてきましたが、近年は血流が少ない場所でも、なるべく半月板を残す方向で縫合するケースが増えています。
手術器具の進歩によって、より縫いやすくなっていることも背景にあります。
2. 半月板の一部を切り取る手術(半月板部分切除術)
損傷した部分だけを取り除く手術です。
以前は「半月板を大きく切除する」ことが一般的でしたが、現在はできるだけ残す考え方に変わっています。
半月板を大きく切り取ると、膝のクッション機能が失われて将来的に変形性膝関節症(膝の関節がすり減る病気)に進行するリスクが高まることがわかってきたからです。
実際、半月板の一部を切除した方の中には、2年以内に骨の変化が見られる人が約3割、さらに10年以上たつと膝の変形が進んでいるケースが多いという報告があります。
保存療法の内容
保存療法では、リハビリテーションを中心に進めます。目的は、膝の動きの改善や筋力の維持・強化です。
痛みが強い時期は、膝を曲げすぎたり体重をかけすぎたりしないように注意します。
炎症が落ち着いたら、徐々に運動量を増やしていき、最終的にはスポーツや仕事に復帰できるようにします。
①関節内炎症のコントロール
- アイシング、弾性包帯による軽圧迫を行い、まず炎症を確実に抑える。
- 腫脹が強い時期には以下の日常生活制限を行う:
- 歩行距離を制限
- 自転車の使用を控える
- 重量物の運搬を禁止
- 熱・腫れが引いたら、再発予防に切り替える。半月板損傷の代表的受傷機転 → 着地時のコントロール能力が重要。
②関節周囲痛の治療(可動域と軟部組織のケア)
- 目標:最大伸展が無理なくできる/左右差なく最大屈曲できる。
- 基本手技:膝蓋骨モビライゼーション(8方向)、膝蓋腱上のマッサージ。
- 外側痛:膝蓋骨外側のタイトネスをストレッチ。腸脛靭帯~外側支帯の線維化や痛覚過敏への対応を。
- 膝窩のつっぱり:腓腹筋・ハムストリングのマッサージ
③関節可動性の維持・改善
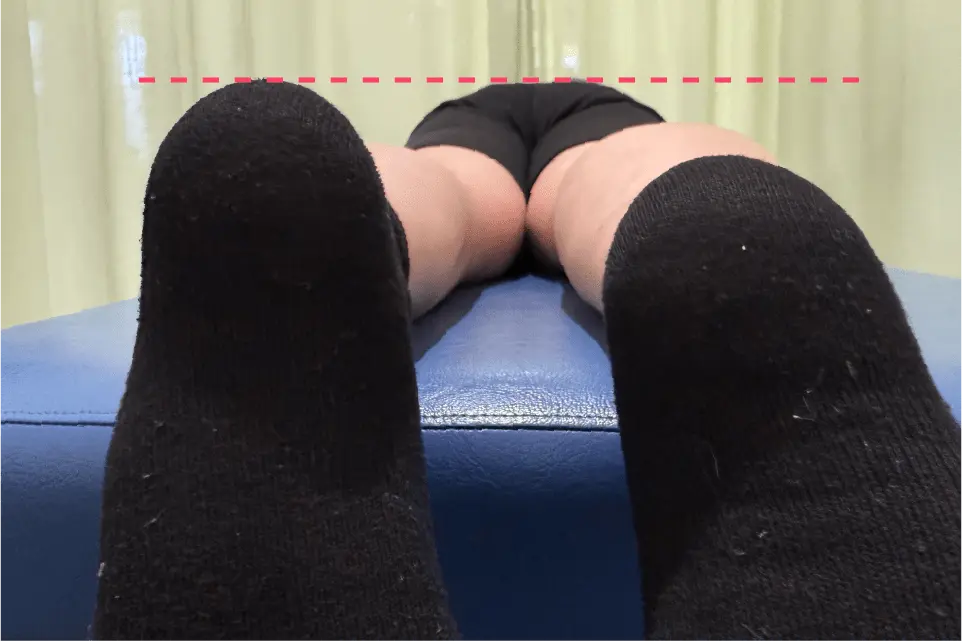
- 可動域制限の原因が痛み由来(疼痛による筋の防御性収縮)かロッキング・キャッチング症状由来かを鑑別。
- 最大伸展の獲得を目指す。Heel Height Difference (HHD) により左右差を定量化。
- 滑膜インピンジメント疑いでは、膝蓋骨ストレッチ+膝蓋腱上のマッサージで伸展機構を改善。
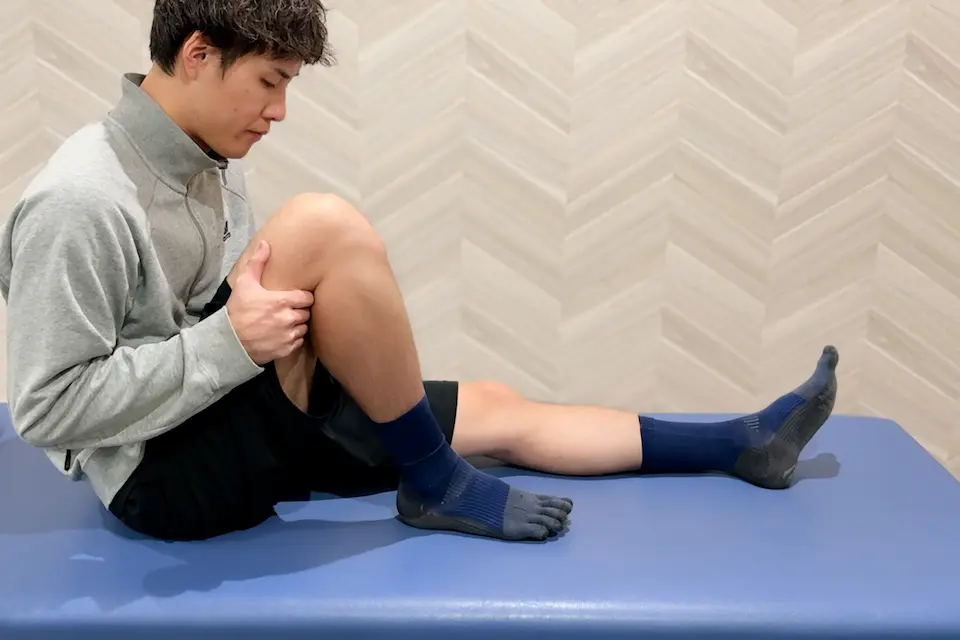
ヒールスライド(Heel Slide)
目的:関節拘縮予防と伸展・屈曲可動域の早期回復
- 大腿後面を両手で支え、自動介助で膝を屈伸する。
- 踵部はベッドから浮かさない。
- 下肢は脱力した状態で実施。
- 伸展位〜約90°までは通常のヒールスライドで、90°以上では:
- 下腿遠位(内側)を把持してやや内旋方向に屈曲。
※屈曲時の内側・外側痛には、内旋・外旋誘導を調整。 - 時間・頻度:10〜15分 × 1〜2セット/日
※長時間の実施は炎症悪化や組織硬化の原因になるため注意。
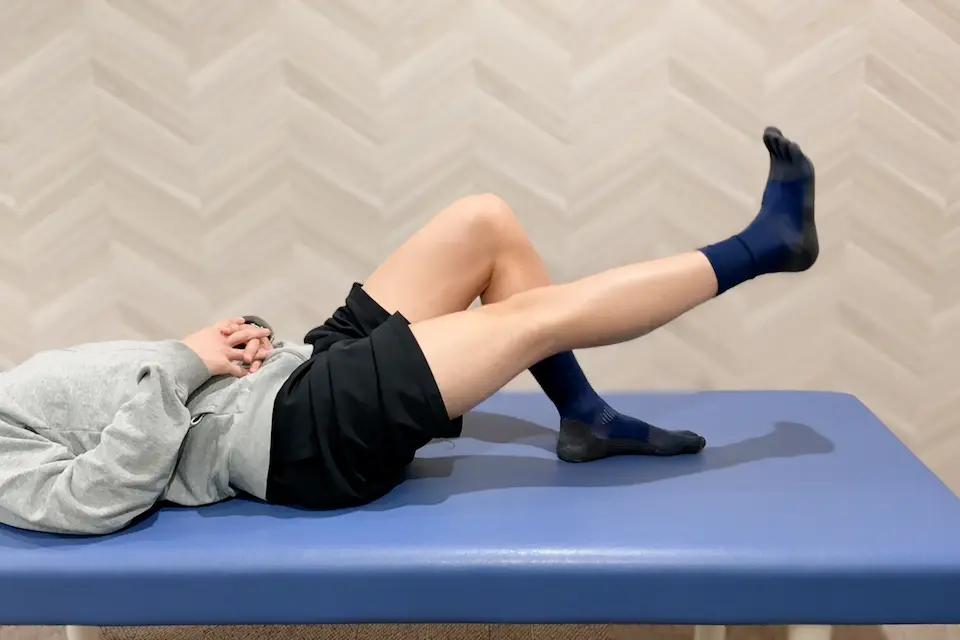
④筋力の維持・強化
- 痛み・腫脹コントロール下で段階的に進める。
- 大腿四頭筋セッティング、SLR(下肢挙上)、ヒップリフト、腹臥位膝屈曲(ストレッチ効果も)。
- 歩行練習 → 両脚ハーフスクワット(目安:無理なく20分歩行できてから)。
- スクワット:5秒キープ×10回から。両脚が安定したら片脚ハーフスクワットへ。
- 体幹(腹筋・背筋・サイドブリッジ)、立位股関節外転を追加。大腿外側ストレッチで股関節内旋制限も改善。
- 下腿:両→片脚つま先立ち(10秒)、足関節背屈制限の改善、ハムストリングのエキセントリックも実施。
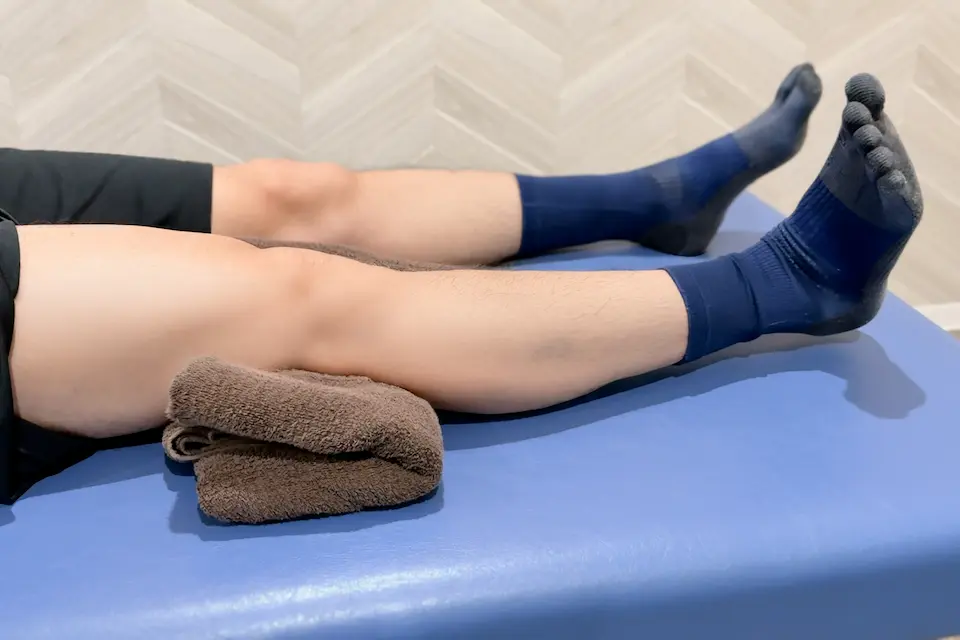
大腿四頭筋セッティング(Quad Setting)
目的:大腿四頭筋を中心とした筋収縮の再教育
- 非荷重位での等尺性収縮を中心に実施。
- 炎症や伸展制限が落ち着き次第、早期に開始。
- 膝軽度屈曲を防ぐため、踵をベッドに置いて行う。
- 伸展位が取れない場合は膝下にタオルを挟む。
- 体幹は軽度屈曲位にして大腿四頭筋を短縮位で収縮。
- 健側を下げて体幹前傾しやすくする。
⑤スポーツ復帰

- 炎症をコントロールしつつ段階的に進める。
- 目安となる準備:片脚ハーフスクワットが安定、両脚ハーフスクワットジャンプが可能。
- ジョギング開始:歩行を交え20–30分から、時間・速度を少しずつ増やす(常に炎症・痛みを監視し予防介入を継続)。
- 直線走の自覚的80%をクリア → 軽いダッシュ・アジリティ追加。球技はボールを使った自主トレ併用。
- 走力100%かつ動きの自覚的回復 → コンタクトを伴う練習に段階移行。
- 全体練習を無理なくフルコンタクトでこなせることが試合復帰の条件。
スポーツ復帰に向けたリハビリ
① ランニング再開
- 誤ったアライメントは筋力左右差・膝ストレス・縫合部負荷を増加させてしまう。
- 受傷前スピードの10〜30%で5〜10分のジョギング。
- 週2〜3回。膝の腫脹・痛みの有無を確認しながら調整。
進行基準:
- 目標スピード:受傷前の70〜90%。。
- 症状なし → 5〜10分ずつ延長。
- 20〜30分連続ジョギングが可能 → スピードを段階的に上げる。
- 急加速・急減速は禁止。
② ジャンプ着地トレーニング

- 半月板損傷の代表的受傷機転 → 着地時のコントロール能力が重要。
- 目的:着地時のメカニカルストレスのコントロール。
進行基準:
- 前方ジャンプ
- 両脚ジャンプ着地
- シザースジャンプ
- 片脚ジャンプ
③ 回旋制御トレーニング
- 開始条件:受傷前の85%以上のスピードで走行可能。
- 目的:膝への回旋ストレスを減らし、再損傷予防。カッティング中は膝外傷リスクが高く、再損傷予防の中核的課題。
内容:
- ツイスティング、ピボッティングで股関節・体幹主導の回旋を練習(膝でのねじれ回避)。
- カッティング動作の獲得:
- 角度を浅く → 徐々に深く
- 予測的 → 非予測的動作へ
- スポーツ特異的要素(ボール・ラケット使用)を加える。

④ スポーツ復帰

内容:
- 対人練習の開始:膝の腫脹・痛み・恐怖感がない状態で。
- 目的:膝への回旋ストレスを減らし、再損傷予防。カッティング中は膝外傷リスクが高く、再損傷予防の中核的課題。
スポーツ復帰の基準
- 関節の動き(ROM:可動域)が十分に回復している
- 筋力や柔軟性が元の状態まで戻っている
- 歩行・ジョギング・ジャンプの着地などで、膝の動きにズレ(マルアライメント)がない
- スポーツ特有の動き(カッティング・アジリティ・方向転換など)が安全にできる
半月板縫合術の場合、術後約1.5〜3か月でジョギングを開始し、スポーツ完全復帰はおおむね3〜6か月後が目安とされています。
半月板損傷の治療後にスポーツへ復帰する際は、いくつかの項目を総合的に評価して判断します。
「痛みが取れたからOK」というわけではなく、膝の機能が十分に回復していることが大切です。
半月板損傷のテーピング
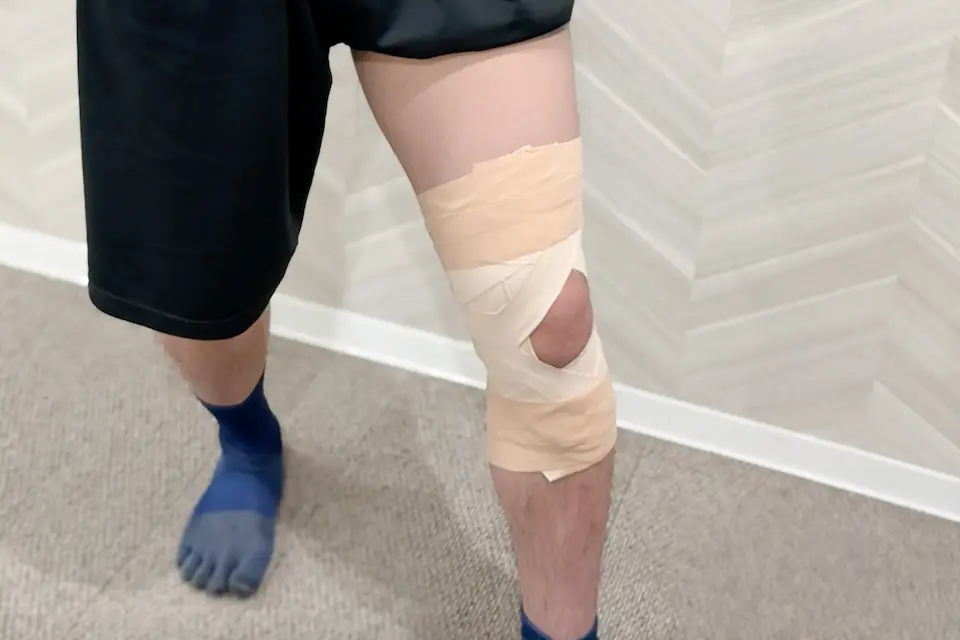
半月板損傷に対するテーピングは、膝のねじれ(内旋・外旋)を防ぎ、関節の安定性を高めることを目的としています。膝は体重を支えながら複雑な動きをするため、ねじれのストレスが半月板や靱帯に負担をかけます。テーピングによってその動きを抑えることで、膝への負担を減らし、再損傷の予防につながります。
また、膝を深く曲げすぎる動作を制限し、屈曲時の痛みや不安定感を軽減する効果もあります。適切な位置と張力で貼ることで、半月板だけでなく膝関節全体をサポートし、より安定した動作をサポートします。
.webp)
この記事を書いた人
アルコット接骨院院長
柔道整復師
フットケアトレーナーマスターライセンス、足爪補正士、テーピングマイスター、IASTMマニュアルセラピスト、FMS 、SFMA、FCS、BPL mentorship program修了、マイオキネマティック・リストレーション、ポスチュラル・レスピレーション、ペルビス・リストレーション、インピンジメント&インスタビリティ修了
