
変形性膝関節症の痛みに
しっかり対応します
変形性膝関節症は、膝にかかる負担の積み重ねや加齢、体の使い方の影響によって起こる疾患です。日常生活の中でも、歩く・立つ・階段の昇り降りなどで膝には大きな負担がかかっており、知らないうちに症状が進行していることも少なくありません。
そのため、評価や対応には専門的な知識と経験が必要になります。痛みが軽いからといって放置せず、違和感の段階から適切な対応を受けることが大切です。
このような場合はご相談ください
歩き始めや立ち上がりで膝が痛い
階段の昇り降りがつらい
長く歩くと膝が重だるい・痛くなる
正座やしゃがむ動作ができない
膝に水がたまる(腫れる)
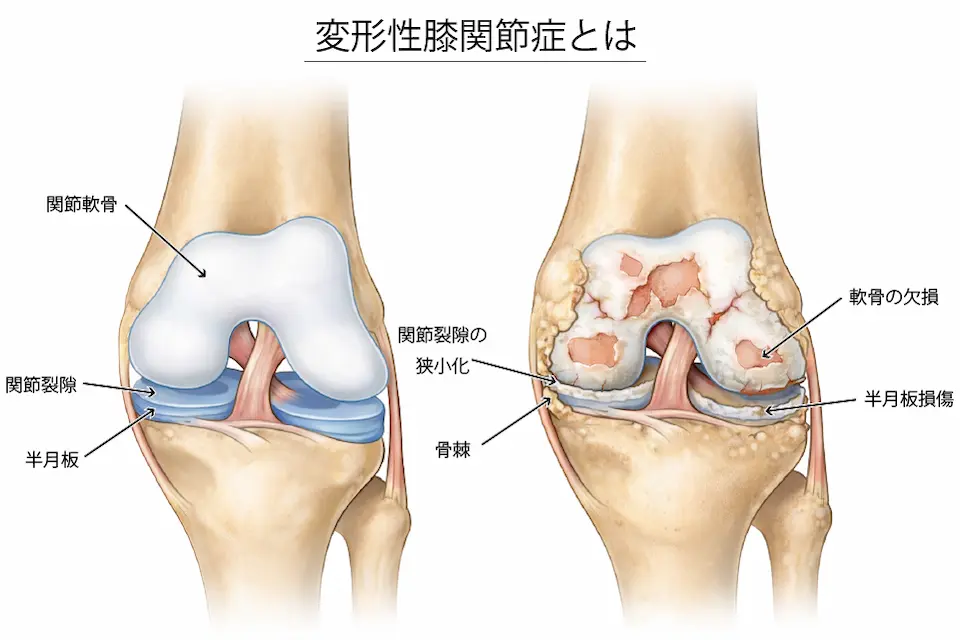
膝の関節にある軟骨や周囲の組織が変化し、痛みや腫れ、動かしにくさ(可動域制限)が生じる疾患です。
特に中高年の方に多く、膝の痛みの代表的な原因として知られています。
 どんな人に多い?
どんな人に多い?
変形性膝関節症は、とても多くの人が悩んでいる膝の病気です。日本では約2,500万人以上が関係しているといわれており、特に年齢を重ねるほど増えていきます。50代頃から増え始め、60代以降では多くの方にみられるようになります。
実は、レントゲンで見ると60歳以上の約80%の人に膝の変形が見つかるといわれています。ただし、変形があっても必ずしも痛みがあるわけではありません。逆に、変形が軽くても強い痛みを感じる人もいます。
また、男性よりも女性に多く、特に閉経後に増えやすいのが特徴です。これはホルモンの変化や筋力の低下などが関係していると考えられています。
膝に偏った負担(メカニカルストレス)がかかり続けることで、関節の組織が変化し、痛みが生じる状態です。
 膝の内側に負担が集中する
膝の内側に負担が集中する
変形性膝関節症では、歩くたびに
- 膝の内側に負担が偏る
- 同じ場所にストレスが繰り返しかかる
これが進行の大きな原因です。
特にO脚(内反膝)や歩き方のクセがあると、内側の負担はさらに増えます。
 関節の代謝バランスの乱れ
関節の代謝バランスの乱れ
膝の軟骨は本来、
を繰り返しています。しかし、
によってこのバランスが崩れると、軟骨はすり減るのではなく壊れて減っていきます。
 体の使い方・姿勢の問題
体の使い方・姿勢の問題
膝だけでなく、全身の影響も大きいです。
- 骨盤後傾(猫背姿勢)
- 股関節の硬さ・筋力低下
- 足部の崩れ(扁平足など)
- 歩幅が小さい・すり足歩行
これらが重なると膝にかかる負担が増え続ける状態になります。
 痛みの原因は「軟骨」ではない
痛みの原因は「軟骨」ではない
軟骨自体には痛みの神経がありません。そのため「軟骨がすり減ったから痛い」だけでは説明できません。
膝に負担がかかり続けることで、次のような周囲の組織に炎症やストレスが生じて痛みが出ます。
- 滑膜(炎症)
- 膝蓋下脂肪体
- 靱帯・関節包
- 筋肉や腱
膝に偏った負担(メカニカルストレス)がかかり続けることで、関節の組織が変化し、痛みが生じる状態です。
 痛み(最も多い症状)
痛み(最も多い症状)
- 歩き始めや立ち上がりで痛い(スタート時痛)
- 階段の昇り降りで痛い(特に下り)
- 長時間歩くと痛みが強くなる
- 正座やしゃがむ動作で痛い
- 症状についてもっと見る
-
 腫れ・水がたまる
腫れ・水がたまる
- 膝が腫れる
- 関節に水がたまる(関節水腫)
- 熱感を伴うこともある
 動かしにくさ(可動域制限)
動かしにくさ(可動域制限)
- 膝が伸びきらない
- 深く曲げられない
- 動かすと引っかかる感じがある
 こわばり・違和感
こわばり・違和感
- 朝起きたときに動かしにくい
- 動き始めにこわばる
- 膝に違和感・重だるさがある
 音(軋轢音)
音(軋轢音)
 不安定感
不安定感
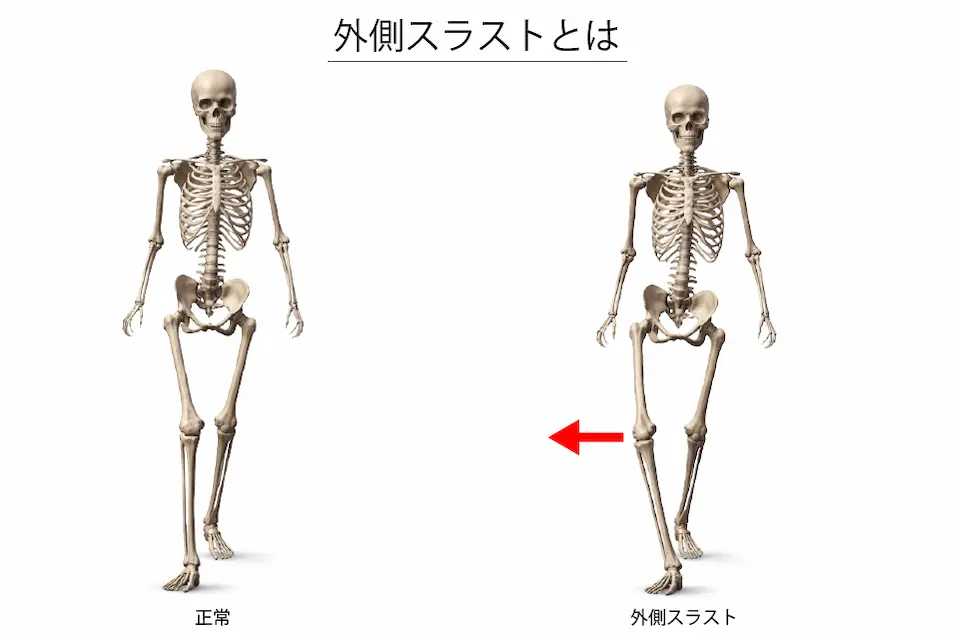
 外側スラストとは?
外側スラストとは?
外側スラスト(Lateral Thrust)とは、歩いたときに、体重がかかった瞬間に膝が外側へガクッとぶれる現象のことです。
- 歩行の初期接地〜荷重応答期(体重が乗る瞬間)
- 足をついた直後に起こる
- 内反膝(O脚)によるアライメント異常
- 膝関節の不安定性(靭帯・関節のゆるみ)
- 股関節外転筋の機能低下(骨盤が安定しない)
- 下腿の内旋制御不良(本来の安定機構が働かない)
- 膝の内側に強いストレス
- がかかる軟骨や半月板への負担が増える
- 変形性膝関節症の進行を加速させる
 変形
変形
- O脚(内反膝)になる
- 膝の形が変わる
- 歩き方が変わる
 日常生活への影響
日常生活への影響
 症状を悪化させる要因
症状を悪化させる要因
- 運動不足
- 体重増加
- 長時間の立ち仕事
- 急な運動量の増加
はすべて膝への負担を増やし、症状を悪化させる要因です。
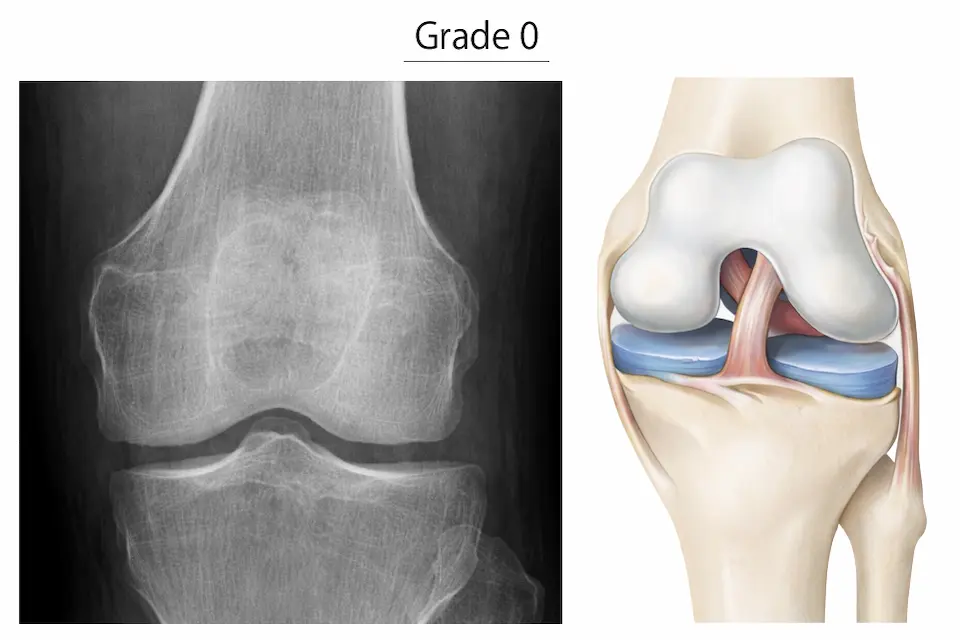
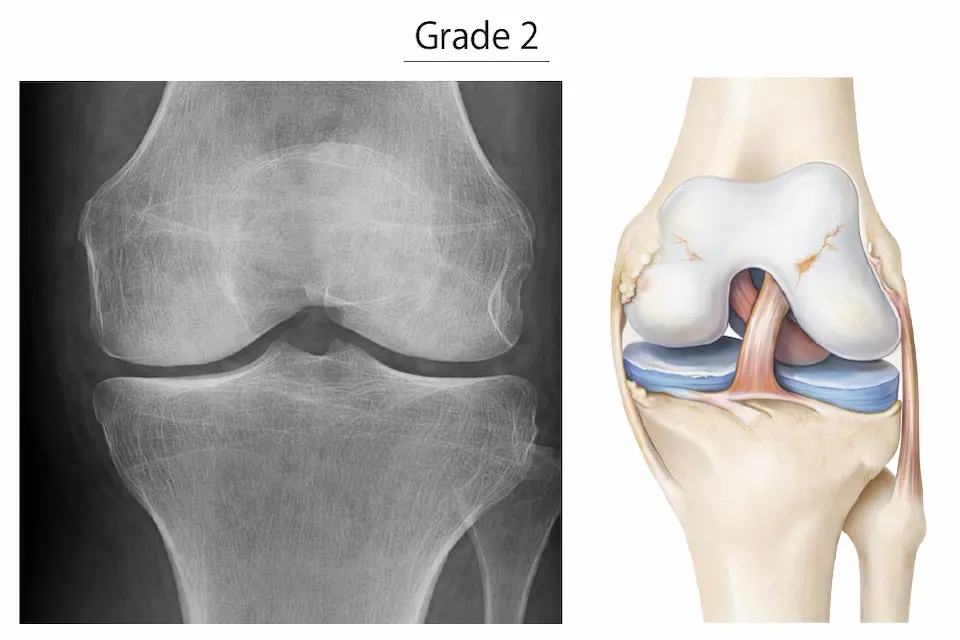
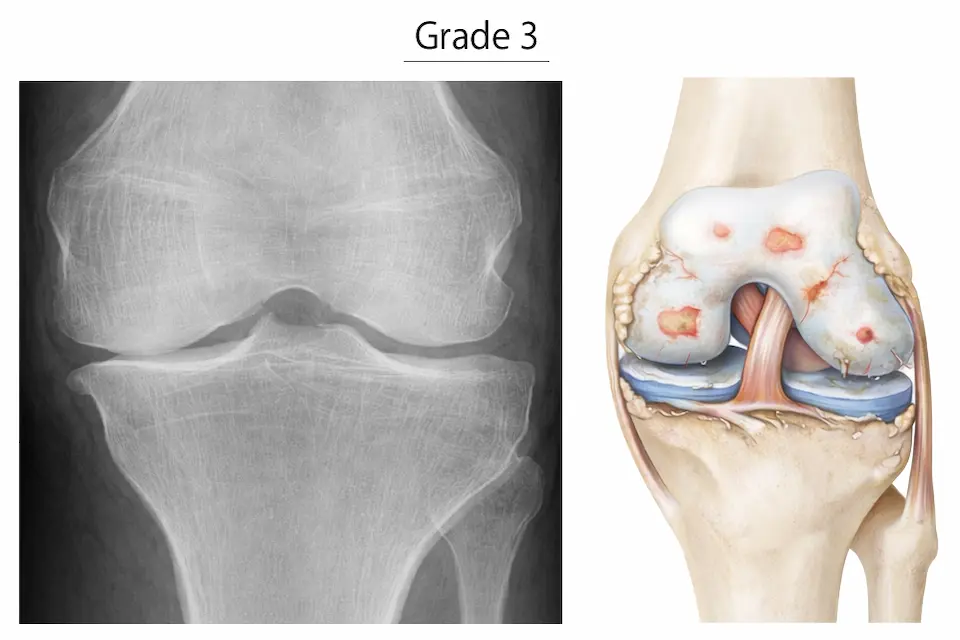
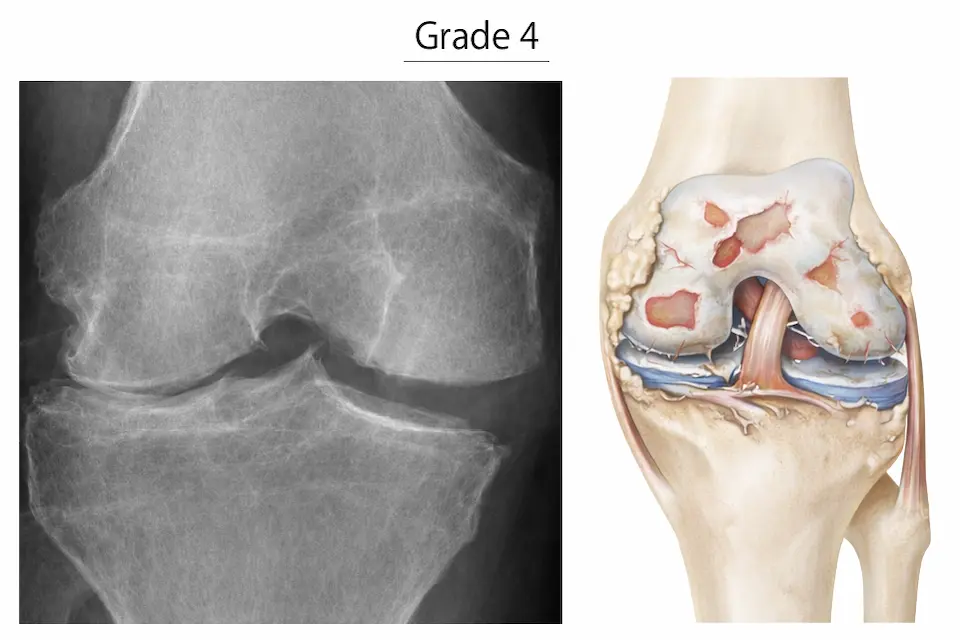
変形性膝関節症は、一般的にKL分類(Kellgren-Lawrence分類)を用いて進行度を評価します。X線画像をもとに「関節の変化の程度」で分類されます。
- 明らかな異常なし
- 関節裂隙も正常
- 症状があっても画像に出ないこともある
- さらに進行したグレードを見る
-
- ごく軽度の骨棘(骨のトゲ)
- 関節裂隙はほぼ正常
- 初期段階・違和感程度のことが多い
- 明確な骨棘形成
- 軽度の関節裂隙狭小化
- 動き始めの痛み・階段での痛みが出やすい
- 明らかな関節裂隙狭小化
- 骨硬化(骨が硬くなる)
- 変形が進行
- 歩行時痛・日常生活への影響が強くなる
- 関節裂隙の消失(骨同士が近接)
- 著明な骨変形・骨棘
- O脚変形が顕著
- 強い痛み・歩行困難・手術適応になることも多い
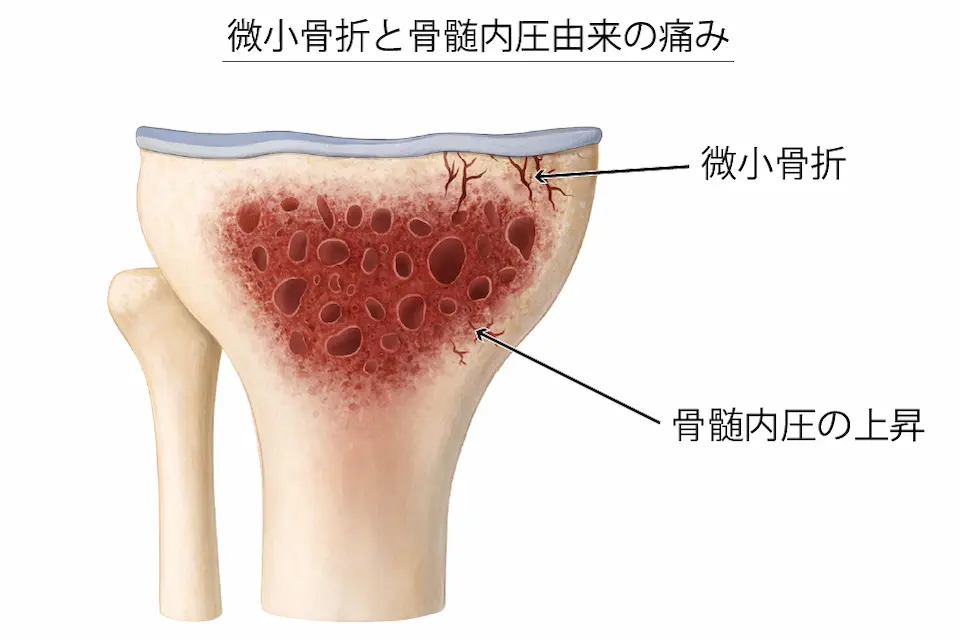
 グレード3以上では痛みの性質が変わる
グレード3以上では痛みの性質が変わる
グレード3以上になると、軟骨がほぼ消失し、軟骨下骨同士が擦れ合う状態になります。
さらに進行すると、
- 微小骨折(microfracture)
- 骨髄内圧由来の痛み
なども加わり、強い痛みになります。この段階では、保存療法だけで十分な除痛を得るのは難しく、人工膝関節置換術などの外科的治療が必要になることが多いと考えられます。
軟骨には神経(痛みを感じるセンサー)がありません。そのため、軟骨がすり減るだけでは痛みは出ません。
- 滑膜(関節の内側の膜)
- 膝蓋下脂肪体(膝のお皿の下のクッション)
- 靭帯や関節包
- 半月板の周囲
- 筋肉や腱
- 軟骨下骨(骨髄圧・うっ血)
膝に負担がかかり続けると、これらの組織に炎症やストレスが生じ、その結果として痛みが出てきます。
- さらに詳しく見る
-
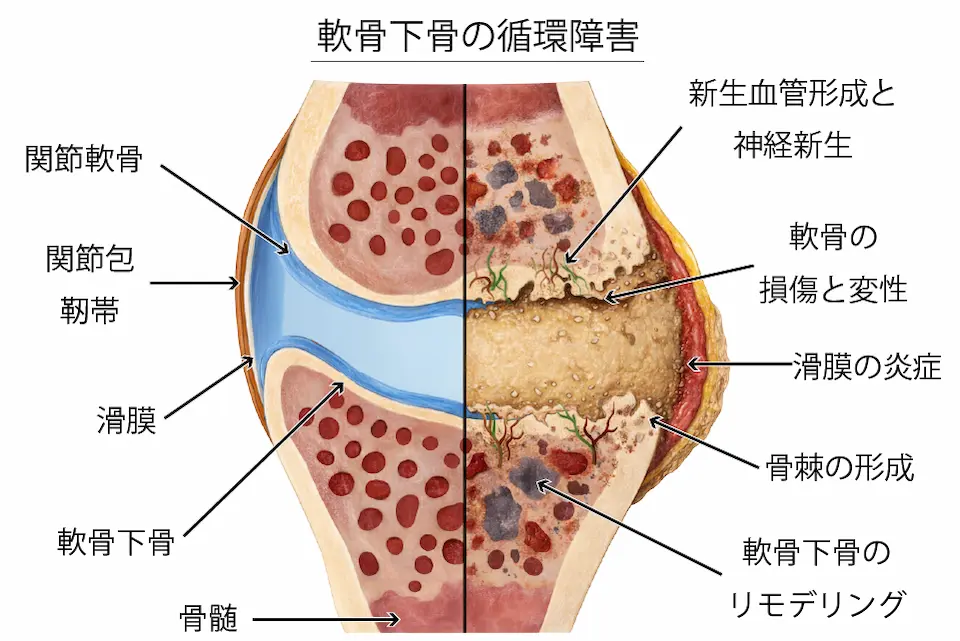
 軟骨下骨の循環障害
軟骨下骨の循環障害
軟骨のすぐ下にある「軟骨下骨」は、実は血流がある組織で、痛みを感じる神経も存在しています。
膝に負担がかかり続けると、この軟骨下骨にかかる圧力が強くなり、血流が悪くなります。すると、骨の中で酸素や栄養がうまく行き渡らなくなり、ダメージ(循環障害)が起こります。
その結果、骨の中にストレスがたまり、炎症やむくみのような状態になり、これが痛みの原因になります。
 滑膜炎
滑膜炎
膝の中には「滑膜」という、関節を包むやわらかい膜があります。この滑膜は、関節をなめらかに動かすための潤滑液(関節液)を作る役割があります。
変形性膝関節症では、膝に負担がかかり続けることで、この滑膜に刺激が加わり、炎症が起こります。すると滑膜が腫れて敏感になり、少し動かしただけでも痛みを感じやすくなります。
また、炎症が強くなると関節液が増え、いわゆる「膝に水がたまる」状態になります。これも張り感や痛みの原因になります。
 膝蓋下脂肪体の痛み
膝蓋下脂肪体の痛み
膝のお皿(膝蓋骨)のすぐ下には、「膝蓋下脂肪体」というクッションのような柔らかい組織があります。この組織は衝撃をやわらげたり、関節の動きをスムーズにする役割がありますが、実は痛みを感じる神経が多く、とても敏感な場所でもあります。
変形性膝関節症では、膝に負担がかかり続けることで、この脂肪体が圧迫されたり引っ張られたりして炎症を起こします。すると膝蓋骨の下あたりに痛みが出やすくなります。
などで痛みを感じやすいのが特徴です。
 靭帯・関節包の痛み
靭帯・関節包の痛み
膝の周りには、関節を安定させる「靭帯」と、関節全体を包む「関節包」があります。これらは膝を支える重要な組織であると同時に、痛みを感じる神経も多く含まれています。
変形性膝関節症では、膝にかかる負担や変形(特にO脚)が進むことで、靭帯や関節包が引っ張られたり、逆に圧迫されたりします。その結果、これらの組織にストレスがかかり、炎症が起きて痛みを感じるようなります。
例えば、膝の内側に負担が集中すると内側の靭帯や関節包にストレスがかかり、内側の痛みとして現れることが多くなります。
 半月板周囲の痛み
半月板周囲の痛み
膝の中には「半月板」というクッションがあり、体重を分散したり、膝を安定させる働きをしています。
ただし、この半月板そのものの中心部分には痛みを感じる神経はほとんどありません。そのため、半月板が傷んだだけでは強い痛みは出にくいとされています。
しかし、半月板のまわり(関節のふちや付け根の部分)には痛みを感じる組織があり、ここに負担がかかると痛みが出ます。
変形性膝関節症では、膝の内側に負担が集中することで、
- 半月板がつぶれる
- 外に押し出される(逸脱)
- 周囲の組織が引っ張られる
といった状態が起こります。その結果、半月板のまわりの組織にストレスや炎症が生じ、膝の内側に痛みを感じるようになります。
 筋肉・腱の痛み
筋肉・腱の痛み
膝のまわりには、動きを支えるための筋肉や腱がたくさんあります。
これらは体を支えたり、歩いたりするために働いていますが、同時に負担がかかりやすい場所でもあります。
変形性膝関節症では、膝に負担がかかり続けることで、筋肉や腱が硬くなったり、引っ張られたりして炎症を起こします。
 変形性膝関節症における鵞足の痛み
変形性膝関節症における鵞足の痛み
鵞足とは、膝の内側やや下にある部分で、
の3つの筋肉の腱が集まって付着する場所です。見た目がガチョウの足に似ていることから「鵞足」と呼ばれます。
変形性膝関節症では、特に内側に負担が集中しやすくなります。
その結果、
- 鵞足部に繰り返し引っ張る力(牽引ストレス)がかかる
- 滑液包(クッション)が圧迫・摩擦される
- 筋肉が過緊張・硬化する
これらが重なり、炎症が起きて痛みが発生します
変形性膝関節症特有の動き・姿勢が関係します。
- O脚(内反膝) → 内側への負担増加
- 内反モーメント増大 → 鵞足へのストレス増加
- 歩行時の外側スラスト → 急激な牽引ストレス
- 股関節・体幹の不安定性 → 代償として過活動
MME(内側半月板逸脱)とは、膝のクッションである半月板が、本来の位置から外にズレてしまう状態です。
MMEは、変形性膝関節症の初期から進行にかけてみられることが多く、重要なサインの一つです。半月板が本来の位置から外にずれることで膝の内側に負担が集中しやすくなり、痛みの原因となるだけでなく、関節へのダメージを進行させる要因にもなります。
 半月板の役割
半月板の役割
半月板は膝の中にある「クッション」で、
といった重要な働きをしています。
- MMEについてさらに詳しく
-
 MMEが起こるとどうなる?
MMEが起こるとどうなる?
半月板が外にズレると…
- クッションの役割がうまく働かない
- 膝の内側に負担が集中する
- 軟骨がすり減りやすくなる
- 膝の内側の痛み
- 歩くと痛い
- 体重をかけると痛みが増す
- 進行すると腫れや違和感も出る
- 加齢による変性
- 半月板の損傷(特に後根断裂)
- O脚(内反膝)による負担集中
- 膝への繰り返しのストレス
変形性膝関節症の治療は、「軟骨を治す」ものではなく、痛みの原因になっている組織や、膝への負担を減らすことが大切です。
多くの場合、手術ではなくまずは保存療法から行います。
 運動療法(最も重要)
運動療法(最も重要)
膝への負担を減らすための「体の使い方」を改善することが目的です。
- 太ももの筋肉(大腿四頭筋)の強化
- 股関節・体幹のトレーニング
- 柔軟性の改善
- 手術しない方法を詳しく
-
 生活習慣の見直し
生活習慣の見直し
- 体重管理(体重が増えるほど膝の負担増加)
- 長時間の立ちっぱなしを避ける
- 無理な運動を控える
 装具療法
装具療法
膝の内側への負担(内反モーメント)を減らすサポート
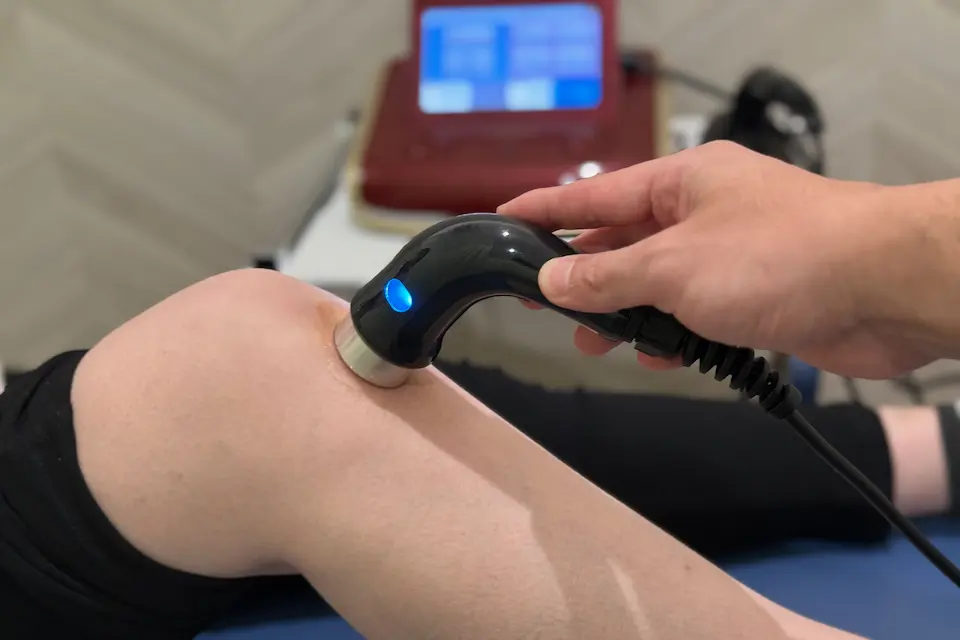
 物理療法
物理療法
痛みや炎症の軽減を目的
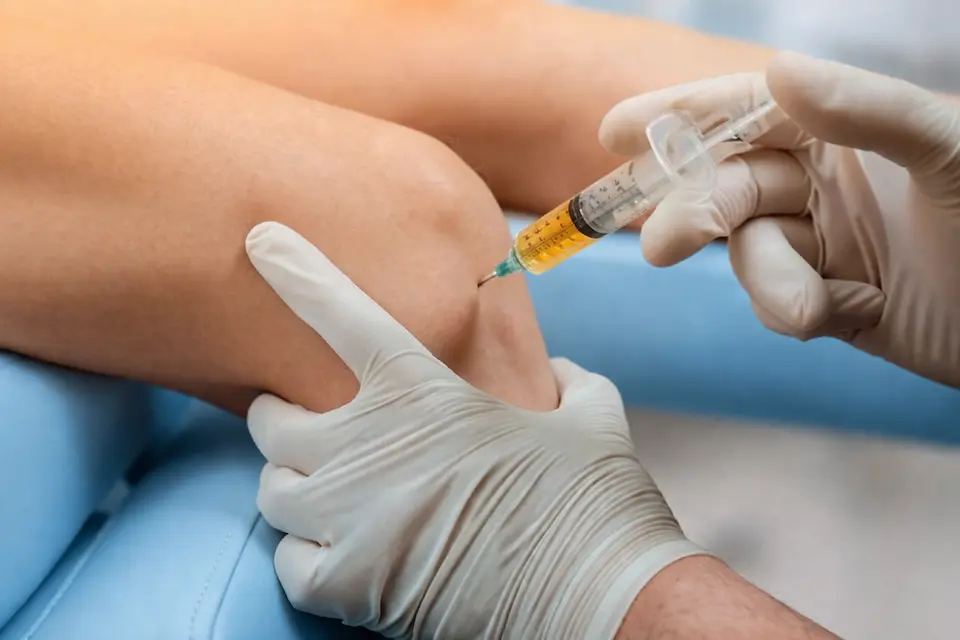
 薬物療法(整形外科にて)
薬物療法(整形外科にて)
痛みを抑え、動きやすくする
- 痛み止め(消炎鎮痛薬)
- ヒアルロン酸注射
- PRP注射
- 強い痛みで歩けない
- 日常生活に支障が大きい
- 変形が進行している
このような場合は、
- 高位脛骨骨切り術(HTO)
- 人工膝関節置換術(TKA)
などが検討されます。
 変形性膝関節症における骨髄病変
変形性膝関節症における骨髄病変
骨髄病変(Bone marrow lesion)とは?
変形性膝関節症における骨髄病変は、関節軟骨に隣接する軟骨下骨に生じる病変で、骨折線を伴わないものとされます。骨髄病変は膝関節痛、変形性関節症の進行、人工膝関節置換術への移行と関連するため、非常に重要な病態です。
- 骨髄病変についてさらに詳しく
-
変形性膝関節症での骨髄病変が起こっている部位では、
- 炎症細胞浸潤
- 線維化
- 海綿骨肥厚
- 異常な血管新生
- 神経線維増加
がみられます。
つまり、炎症・異常な骨代謝・血管神経の異常増生を伴う病変と考えられます。
- 骨内の静脈排出障害
- 骨内圧上昇
- 低酸素状態
- 骨代謝亢進
これらが骨髄病変形成に関与すると考えられます。
- 内反アライメント増大
- 関節接触応力増加
- 内側半月板逸脱(MME)
- 膝伸展制限
- 内側広筋の脂肪浸潤
滑膜・脂肪体の炎症と軟骨下骨病変が双方向に悪化し合う可能性があります。

当院では、変形性膝関節症に対して「痛みをやわらげるアプローチ」と「原因を改善するアプローチ」の2本柱でサポートしています。
痛みに直接アプローチする
変形性膝関節症は、単に軟骨の問題ではなく、滑膜・脂肪体・半月板・靭帯・筋肉など、さまざまな組織が痛みに関与しています。
- どの組織が痛みを出しているのかを見極める
- その組織の状態(炎症・硬さ・滑走性)を評価する
- 徒手療法や物理療法でピンポイントに対応する
当院では、これらによりことで、痛み・腫れ・動かしにくさの早期改善を目指します。
原因にアプローチする
膝の痛みの背景には、
- 膝の内側への負担集中
- 歩き方や体の使い方の崩れ
- 股関節や体幹の機能低下
といった力学的な負荷が関係しています。
当院では、
- 動作分析(歩行・立ち上がりなど)
- 関節の可動域・筋機能の評価
- それぞれに合わせた運動療法(リハビリ)
を行い、負担のかかり方を見直し、再発・進行の予防につなげます。
当院の強み
- 痛みの原因を“組織レベル”で評価
- 専門的な徒手療法・物理療法・運動療法
- 一人ひとりに合わせたオーダーメイド対応
 麻多 聡史院長
麻多 聡史院長
アルコット接骨院院長
柔道整復師
フットケアトレーナーマスターライセンス、足爪補正士、テーピングマイスター、IASTMマニュアルセラピスト、FMS 、SFMA、FCS、BPL mentorship program修了、マイオキネマティック・リストレーション、ポスチュラル・レスピレーション、ペルビス・リストレーション、インピンジメント&インスタビリティ修了 脚の長さコーディネーター


 どんな人に多い?
どんな人に多い?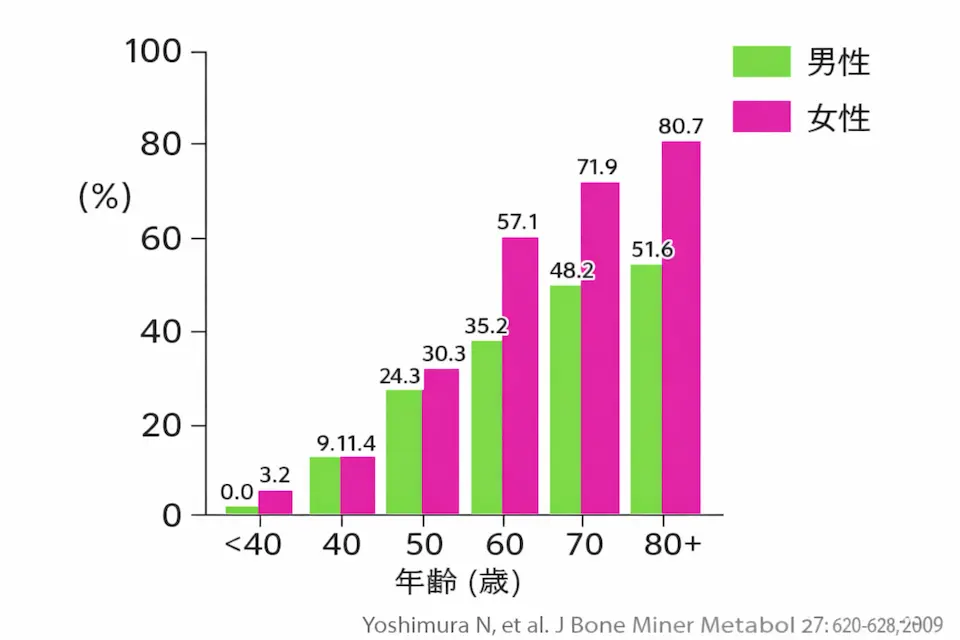
 膝の内側に負担が集中する
膝の内側に負担が集中する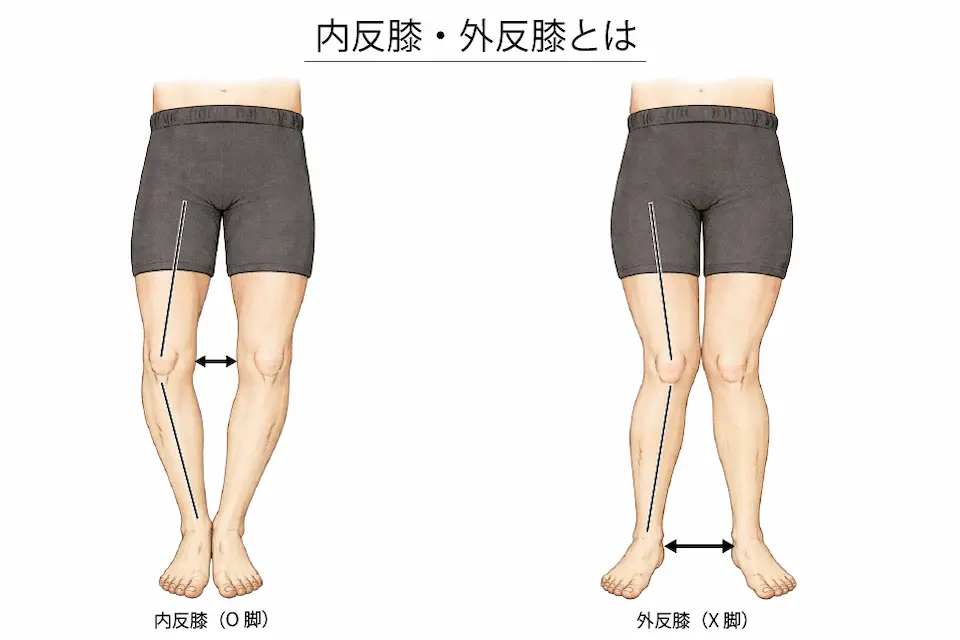
 関節の代謝バランスの乱れ
関節の代謝バランスの乱れ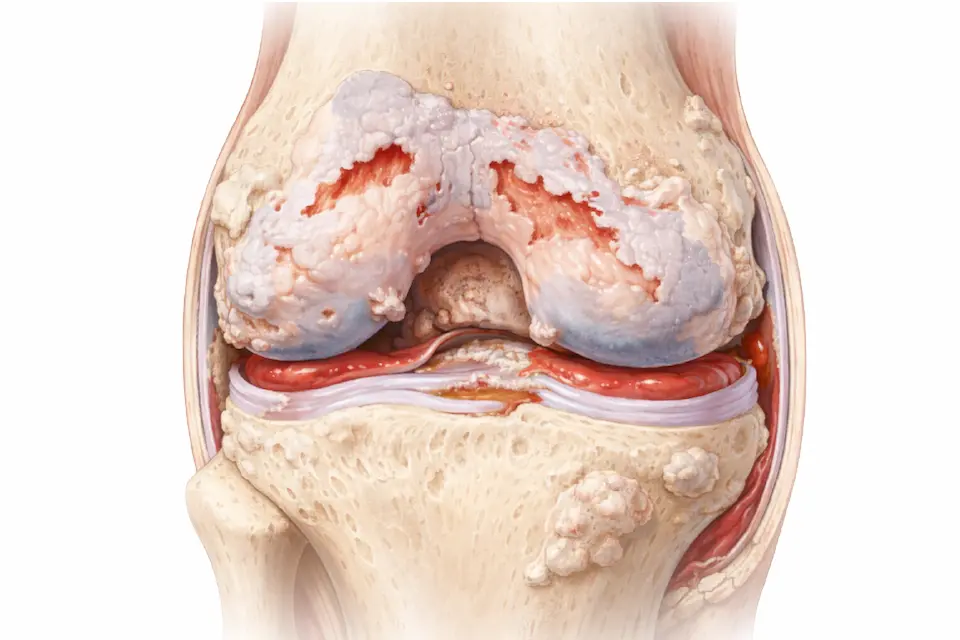
 体の使い方・姿勢の問題
体の使い方・姿勢の問題-1.webp)
 痛みの原因は「軟骨」ではない
痛みの原因は「軟骨」ではない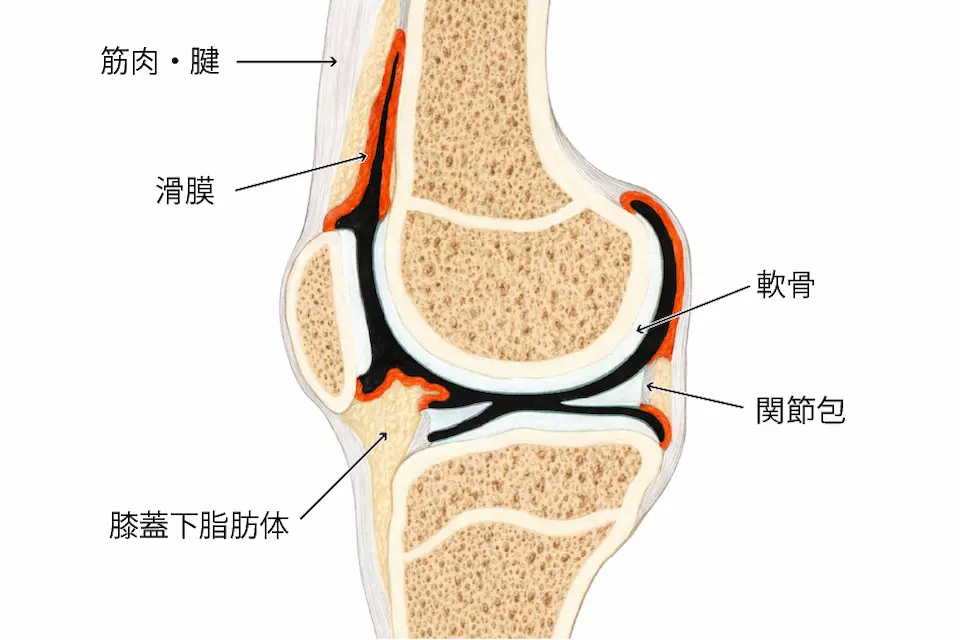
 痛み(最も多い症状)
痛み(最も多い症状).webp)
.webp)
.webp)
 半月板の役割
半月板の役割-1.webp)
 運動療法(最も重要)
運動療法(最も重要).webp)
 変形性膝関節症における骨髄病変
変形性膝関節症における骨髄病変.webp)




.webp)
 どんな人に多い?
どんな人に多い?


.webp)
.webp)
.webp)
.webp)
.webp)

.webp)
.webp)
.webp)
.webp)
.webp)
.webp)
.webp)
.png)
.webp)

.webp)

.webp)
.webp)

.webp)
