
中足骨疲労骨折について(原因と症状)
-1024x368.webp)
中足骨疲労骨折について(原因と症状)
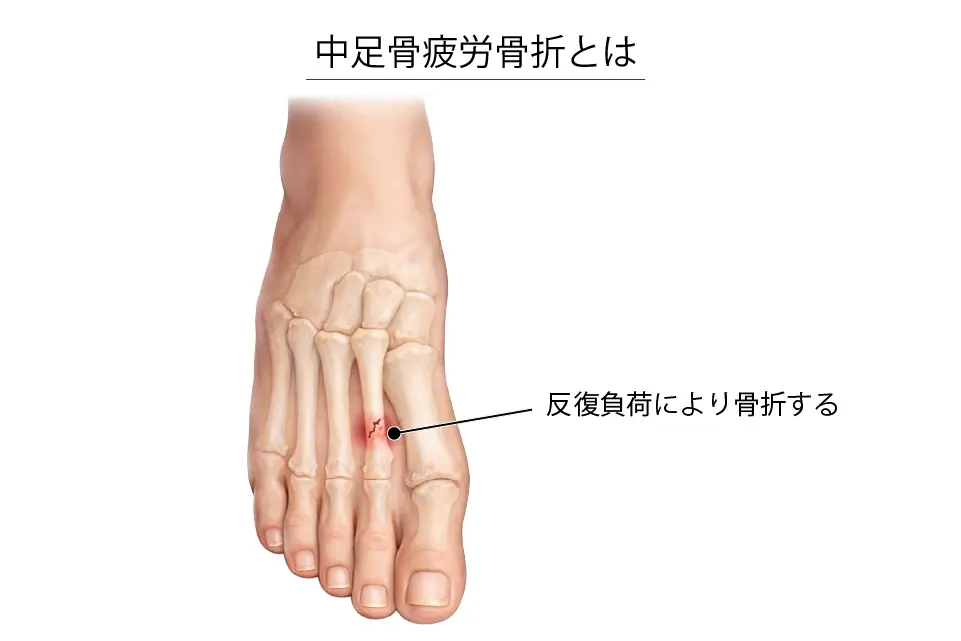
中足骨疲労骨折とは
足の甲にある「中足骨」に、1回の強い衝撃ではなく、走る・跳ぶ・つま先立ちなどの反復負荷が繰り返し加わることで起きる骨折です。第2中足骨に最も多く発生します。
転位(骨のズレ)が少ないことも多く、初期はレントゲンで写りにくいのが特徴です。広い意味では骨膜炎や骨髄浮腫=BSIを疲労骨折として扱うことがあります。
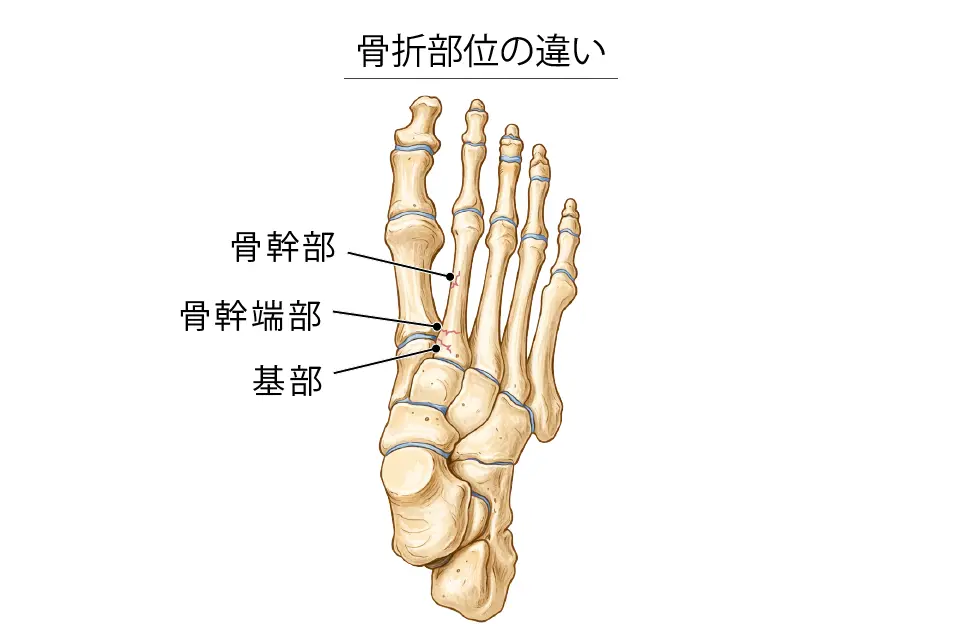
骨幹部での疲労骨折
- 発生部位:中足骨の中央(骨幹部)
- 主な原因:歩行・走行・ジャンプ着地などによる反復荷重
- 好発骨:第2・第3中足骨
- 特徴:オーバーユースによる典型的な疲労骨折
- 治癒:運動制限で比較的治りやすい(低リスク)
基部・骨幹端部での疲労骨折
- 発生部位:中足骨の付け根(基部)や関節に近い部分(骨幹端部)
- 主な原因:つま先立ち姿勢・足根中足関節への強い応力集中
- 好発骨:第2中足骨基部(特にバレエダンサー)
- 特徴:解剖学的固定性により応力が集中しやすい
- 治癒:癒合不全・再発・手術の可能性がある(高リスク)
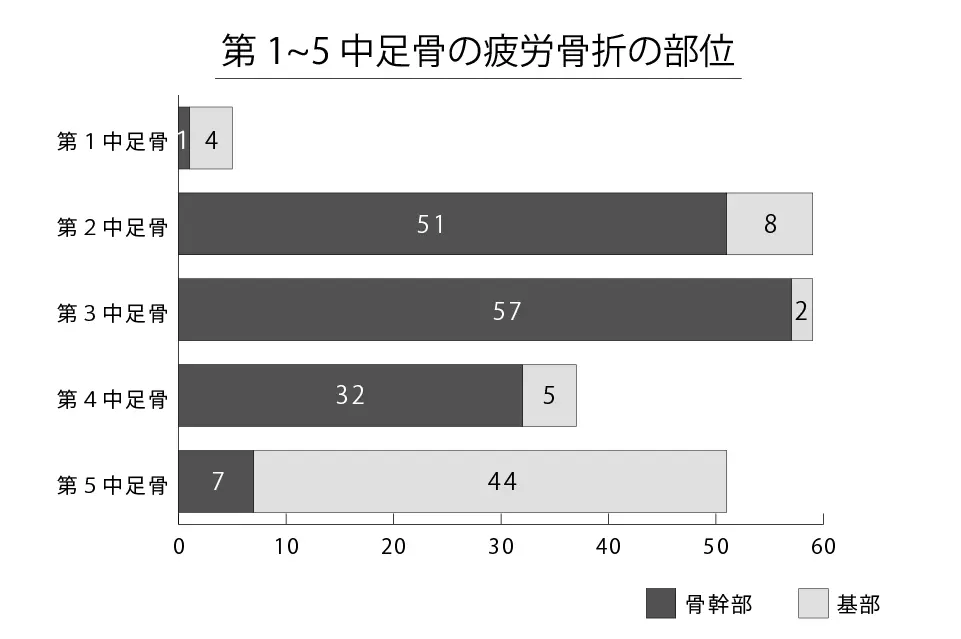
中足骨疲労骨折の発生部位は、亀山の報告によると196例211足の検討において、第2中足骨と第3中足骨がそれぞれ59足(各28%)と最も多く認められます。次いで第5中足骨が51足(24%)、第4中足骨が37足(18%)、第1中足骨は5足(2%)と少数でした。発生部位の特徴として、第5中足骨では基部に多くみられるのに対し、それ以外の中足骨では主に骨幹部に発生する傾向が示されています。つまり、中足骨疲労骨折は第2・第3中足骨に最も多く、部位としては骨幹部が中心であることが特徴です。
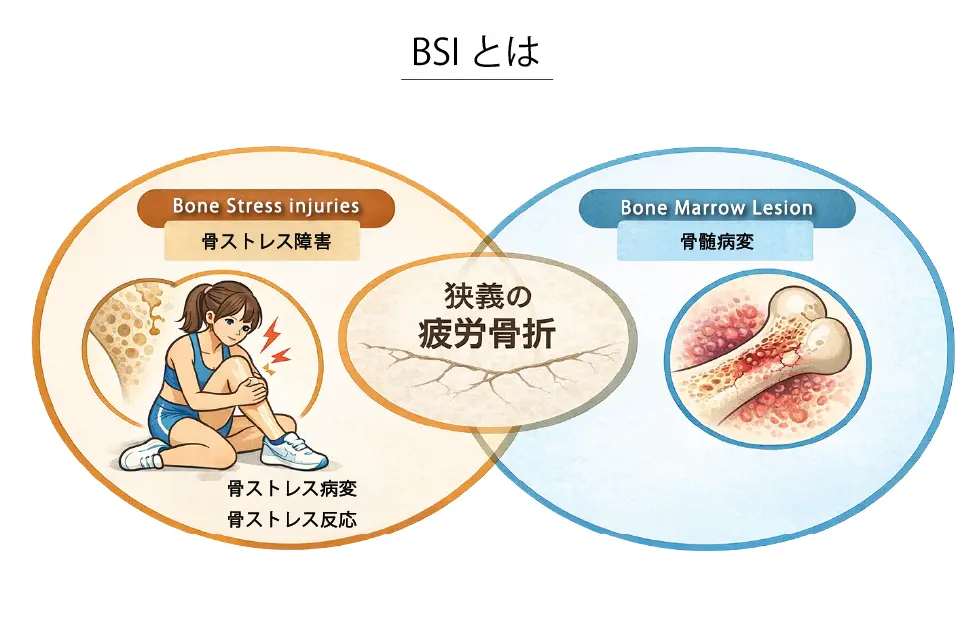
BSIとは?
BSI(Bone Stress Injury:骨ストレス障害)とは、ランニングやジャンプなどの繰り返しの負荷によって骨に微細な損傷が蓄積し、骨の修復が追いつかなくなることで起こるオーバーユースによる骨の障害の総称です。骨は本来、負荷に適応して強くなりますが、急激な練習量の増加や休養不足、栄養不足などがあると修復が間に合わず、骨膜炎や骨髄浮腫といった初期の炎症から、やがて疲労骨折へと進行します。
従来の疲労骨折は「骨にヒビが入った状態」を指しますが、BSIは骨折に至る前段階も含めた連続的な障害の概念であり、骨膜炎や骨髄浮腫などの早期の骨ストレス反応から疲労骨折、さらには完全骨折までを含みます。つまり、疲労骨折はBSIの一段階であり、BSIという考え方は骨障害をより早期に発見・治療するための包括的な捉え方といえます。
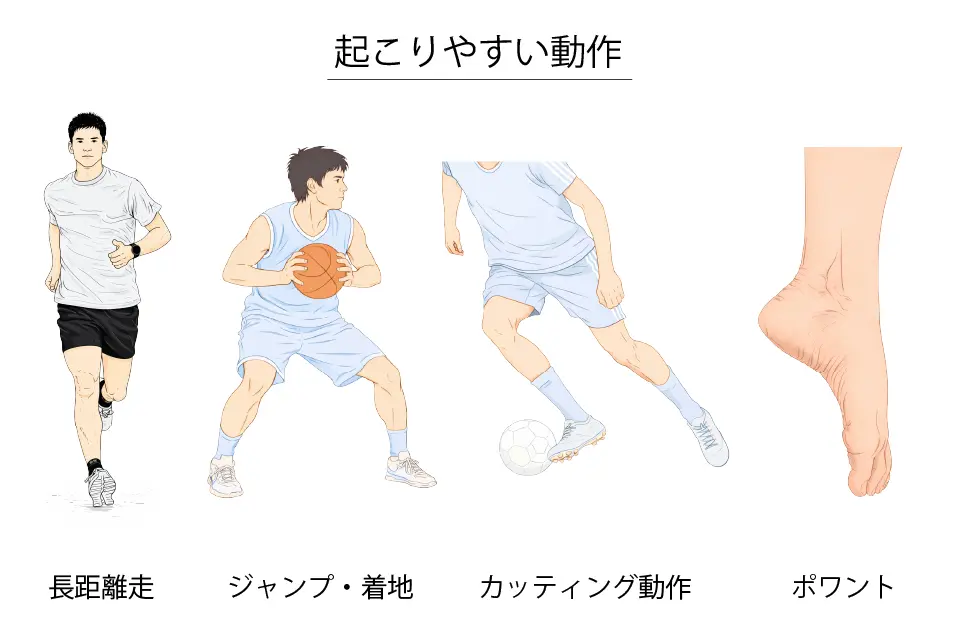
起こりやすい動作
- ランニング(陸上・長距離)
- ジャンプ(バスケ・バレー)
- カッティング動作(サッカー・ラグビー)
- ポアント(バレエ)
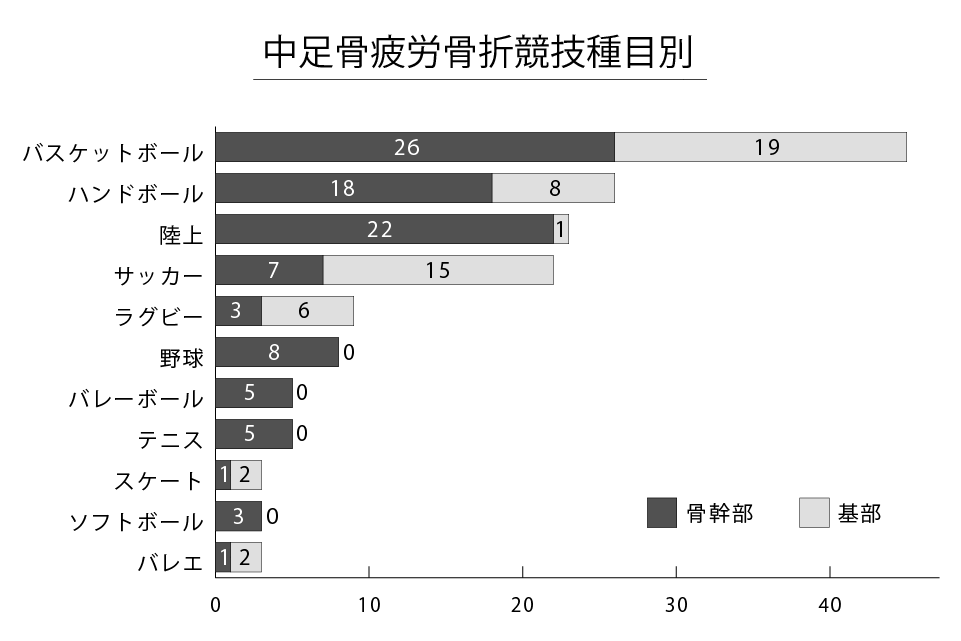
起こりやすい競技
- バスケットボール
- ハンドボール
- 陸上
- サッカー
- ラグビー
第2中足骨に疲労骨折が多い理由
- 内側楔状骨と外側楔状骨に挟まれており、衝撃を逃がしにくい

- 歩行・走行時の荷重が集中しやすい

- ポワント・つま先立ち・ジャンプ着地で強いストレスがかかる

- アーチ低下(扁平足)や前足部荷重型のフォームで負担増大

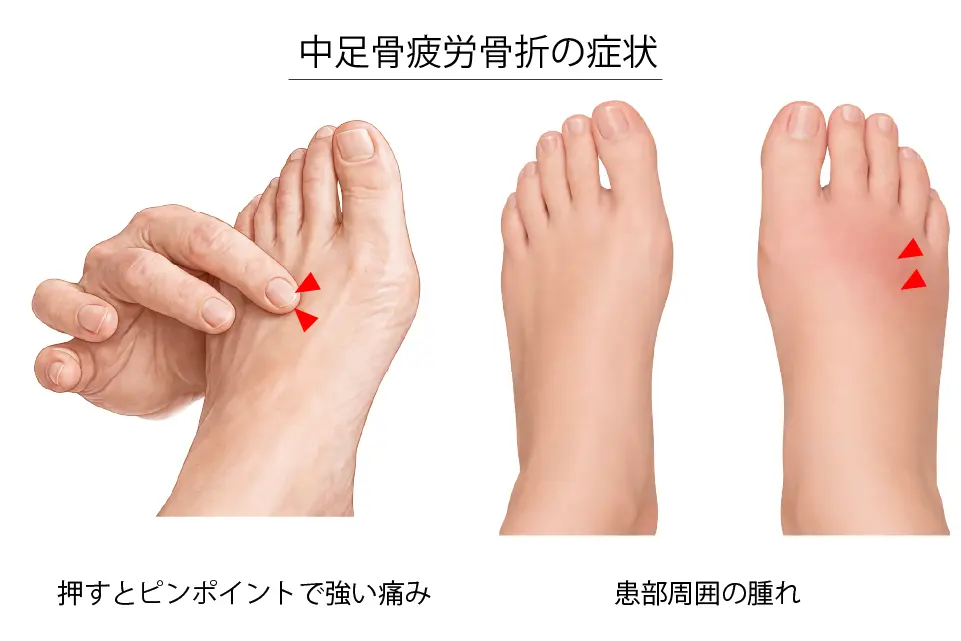
症状
- 足の甲(中足骨部)の限局した痛み
- 運動時(走る・ジャンプ・歩行)に痛みが出る、または増強する
- 安静にすると痛みが軽減する
- 押すとピンポイントで強い痛みがある
- 荷重時に痛みが強く、歩くと悪化する
- 患部周囲の腫れ(腫脹)
- 活動を続けると徐々に痛みが強くなる
- 重症例ではかばって歩く
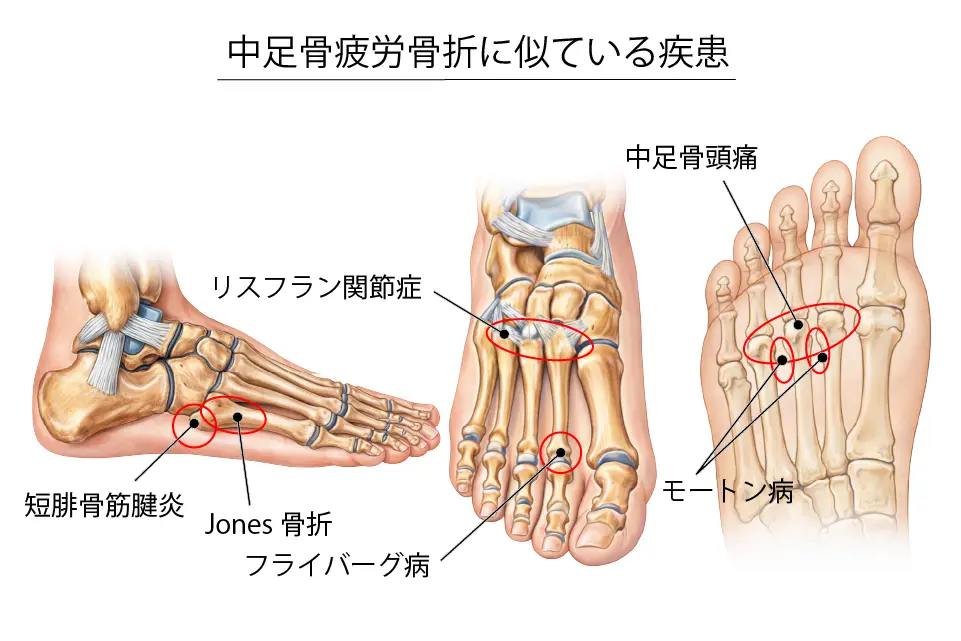
間違えやすい疾患
- リスフラン関節症(足の中央の関節)
- モートン病(指の間の神経)
- フライバーグ病(第2中足骨頭)
- 中足骨頭痛(足裏側)
- 短腓骨筋腱炎(第5中足骨基部痛)
競技別の原因
① 持久系競技(長距離走・トライアスロン・競歩 など)
- 長時間・高頻度の反復荷重(走行距離・接地回数の多さ)
- 急激な走行距離・練習量の増加(シーズン初期・合宿など)
- 休養不足による骨修復の遅れ
- 筋疲労の蓄積による衝撃吸収能の低下
- 不適切なシューズ・路面(硬い路面・摩耗したシューズ)
- 低エネルギー状態(RED-S)や低BMI
- 男性では過度な減量・ウエイトコントロール
- 女性では無月経・ホルモン低下による骨密度低下

RED-Sとは?
RED-S(Relative Energy Deficiency in Sport:スポーツにおける相対的エネルギー不足)とは、
運動によるエネルギー消費量に対して食事からのエネルギー摂取量が不足し、身体が本来の生理機能を維持できなくなった状態を指します。単なる栄養不足ではなく、「トレーニング量に見合ったエネルギーが体内に残っていない状態」が本質です。
RED-S(Relative Energy Deficiency in Sport:スポーツにおける相対的エネルギー不足)とは、
運動によるエネルギー消費量に対して食事からのエネルギー摂取量が不足し、身体が本来の生理機能を維持できなくなった状態を指します。単なる栄養不足ではなく、「トレーニング量に見合ったエネルギーが体内に残っていない状態」が本質です。

この状態が続くと、身体は生命維持を優先するため、骨形成、ホルモン分泌、免疫、代謝、筋修復などの機能を抑制します。その結果、骨密度低下、疲労骨折、月経異常、パフォーマンス低下、慢性的な疲労、集中力低下、易感染性など、全身にさまざまな障害が生じます。
もともとは女性アスリートの三主徴(無月経・摂食障害・骨密度低下)として認識されていましたが、現在では男女を問わず発生し得る広い概念として提唱されています。特に持久系競技、審美系競技、体重制限のある競技、ジュニア選手などでリスクが高いとされています。
つまりRED-Sとは、「食事量が少ないこと」ではなく、「運動量に対して回復と成長に必要なエネルギーが不足しているために、全身の機能が低下してしまう状態」であり、疲労骨折やコンディション不良の原因と考えられています。

RED-S のリスク評価と競技復帰モデル
| リスク区分 | 主な状態・特徴(要点) | 競技参加の可否・対応 |
|---|---|---|
| 低リスク | ・十分なエネルギー摂取(利用可能エネルギーが適切) ・正常なホルモン・代謝機能 ・年齢・民族に見合った骨密度 ・健康的な筋骨格系 | 完全参加可能 |
| 中リスク | ・長期の低体脂肪・急激な体重減少 ・成長・発達の遅れ(思春期) ・月経異常(無月経など)や男性ホルモン異常 ・骨密度低下(Zスコア低値) ・疲労骨折の既往(エネルギー不足関連) ・食行動異常・心理的問題・検査異常 ・長期間のエネルギー不足 ・治療不遵守 | 医学的管理下で条件付き参加可 (治療計画を守ることが前提) |
| 高リスク | ・神経性無食欲症など重度の摂食障害 ・重篤な医学的・心理的合併症 ・極端な減量による脱水・循環不安定など生命の危険 | 競技参加不可 (医学的に許可されるまで) 必要に応じ監視下トレーニングのみ |

② 審美系競技(新体操・体操・バレエ・フィギュア など)
- つま先立ち(ポワント・ドゥミポワント)動作の反復
- ジャンプ着地や片脚支持の繰り返しによる足部前足部への集中負荷
- 体重制限・食事制限による相対的エネルギー不足(RED-S)
- 骨密度低下(女性アスリートの三主徴)
- 若年期からの高強度練習(骨成熟前の過負荷)
- 特定の軸足への偏った負担(回転・バランス動作)
- 柔軟性重視による関節不安定性 → 局所ストレス増大

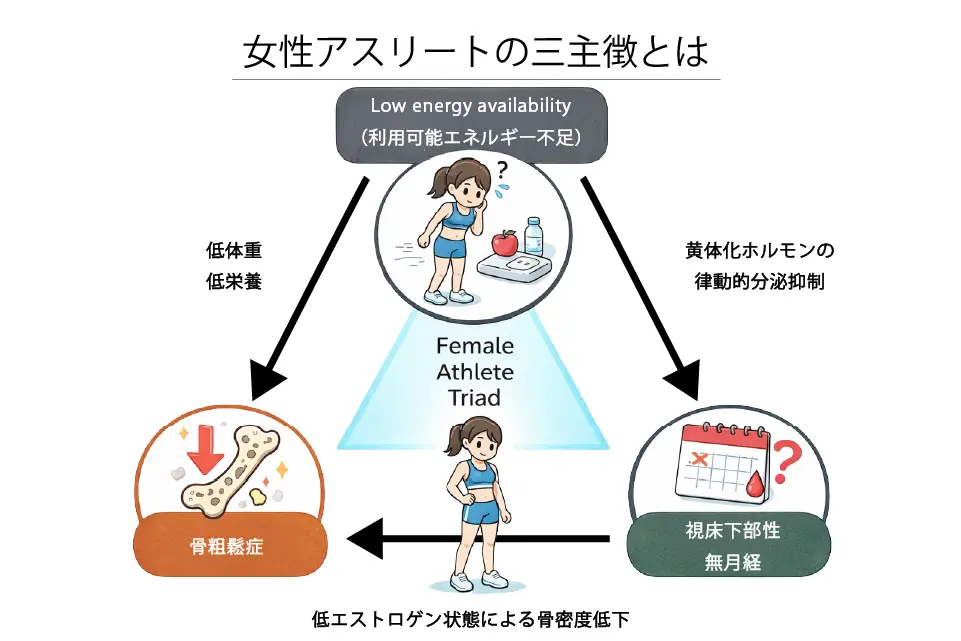
女性アスリートの三主徴とは?
女性アスリートの三主徴(Female Athlete Triad)とは、女性アスリートにみられることがある、互いに関連した3つの健康問題を指します。
その3つとは、
① 利用可能エネルギー不足(食事量に対して運動量が多く、身体に必要なエネルギーが足りない状態)
② 無月経・月経異常(女性ホルモンの分泌低下による月経の停止や乱れ)
③ 骨密度低下(骨が弱くなることによる疲労骨折や骨粗鬆症)
です。
過度なトレーニングや体重制限、食事制限などによりエネルギー不足が起こると、身体は生命維持を優先するために女性ホルモンの分泌を抑えます。その結果、月経が止まり、さらに女性ホルモンの低下によって骨量が減少し、疲労骨折を起こしやすくなります。この三主徴は持久系競技や審美系競技、体重制限のある競技などで起こりやすく、パフォーマンス低下だけでなく将来の健康にも影響する重要な問題です。現在では、男女を含めたより広い概念として「RED-S」の中に位置づけられています。
③ ジュニア選手(中学生・高校生年代)
- 骨量が十分に増加する前の過度なトレーニング
- 成長期の利用可能エネルギー不足(栄養不足)
- 食事制限・低BMI・偏食
- 女性:無月経・初経遅延による骨量増加不足
- 男性:減量・体重管理による骨強度低下
- 急激な練習量増加(部活動・大会前)
- 休養・睡眠不足
- 早期専門化(小学生からの高頻度競技)
- 保護者・指導者の期待による過剰トレーニング継続

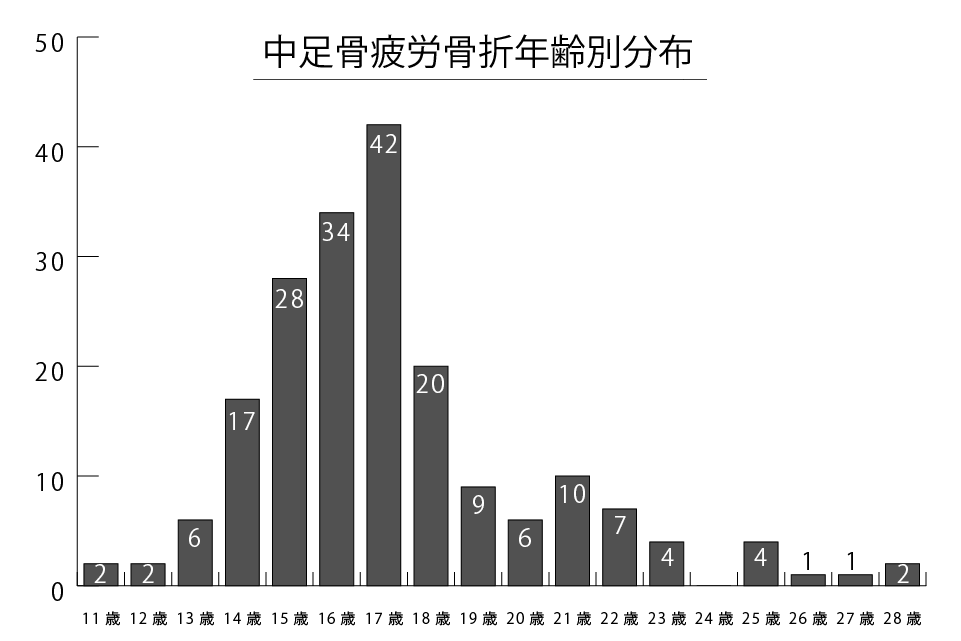
中足骨疲労骨折が多い年代は?
男女ともに中学1年生頃から発生が増加し始め、高校1年生にあたる16歳前後で最も多くなります。その後、大学1年生頃(19歳前後)にもやや増加がみられます。これらは、入学や進学に伴う急激な運動量・トレーニング強度の増加が発症要因の一つと考えられています。
つまり、成長期後半で競技レベルや練習量が大きく変化する時期が、疲労骨折の好発年齢と一致していると考えられます。
検査
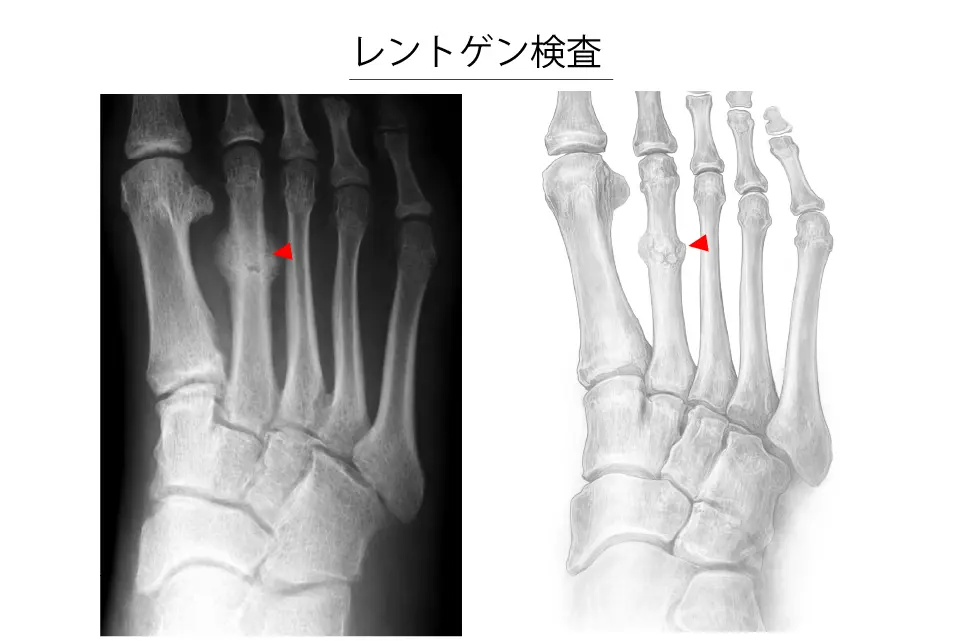
レントゲン検査(整形外科による)
- 初期では骨折線が不明瞭で見逃されることがある
- 経過を確認するための再検査が有用
- 必要に応じて斜位を含めた多方向撮影を行う
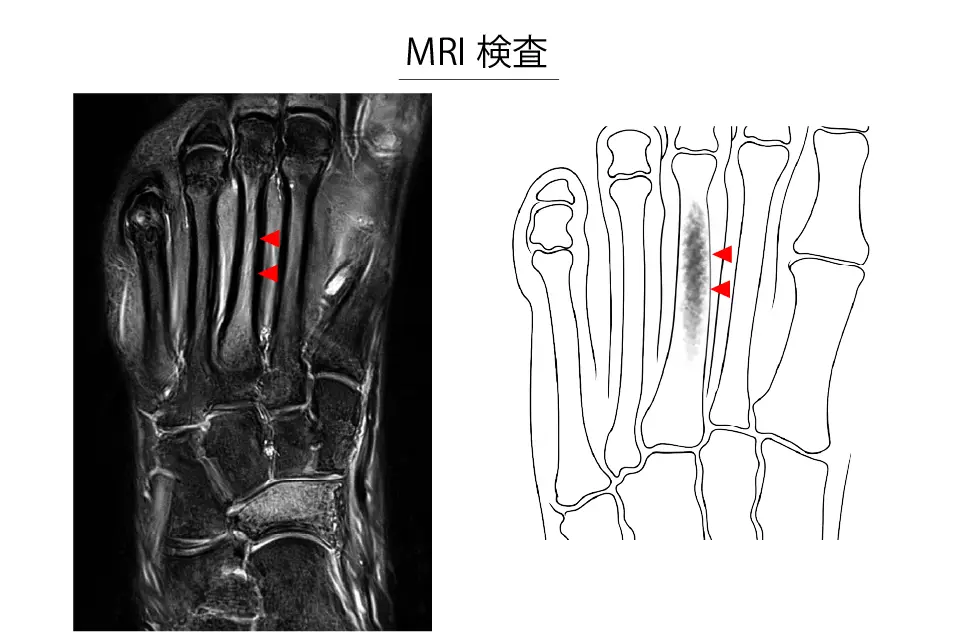
MRI検査(整形外科による)
- 早期診断に有用
- 骨膜・骨髄・周囲軟部組織の浮腫(骨髄浮腫など)を検出可能
- STIRなど脂肪抑制T2強調画像で高信号として描出される
治療法
- 安静(運動中止):痛みを悪化させるランニングやジャンプなどの荷重運動を中止し、骨の回復を最優先する
- 患部への負荷軽減:症状に応じて松葉杖の使用や歩行制限を行い、骨にかかる負担を減らす
- 固定:重症例や痛みが強い場合は、足底装具(インソール)・ウォーキングブーツ(CAMブーツ)・ギプスなどで固定する
- 痛みの管理:アイシングや物理療法で、炎症と疼痛をコントロールする
- 栄養状態の改善:エネルギー不足(RED-S)、低BMI、カルシウム・ビタミンD不足などの是正を行い、骨癒合を促進する
- 原因因子の修正:トレーニング量の見直し、シューズの変更、ランニングフォームやバイオメカニクスの改善を行う
- リハビリ:足部・下腿・股関節周囲の筋力強化や荷重トレーニングを段階的に再開する
- 段階的な競技復帰:ウォーキング → 軽いジョギング → ランニング → 競技動作の順に負荷を増やす
- 難治例への対応:第5中足骨近位部(Jones骨折)など癒合不良リスクが高い場合は、手術が検討されることがある
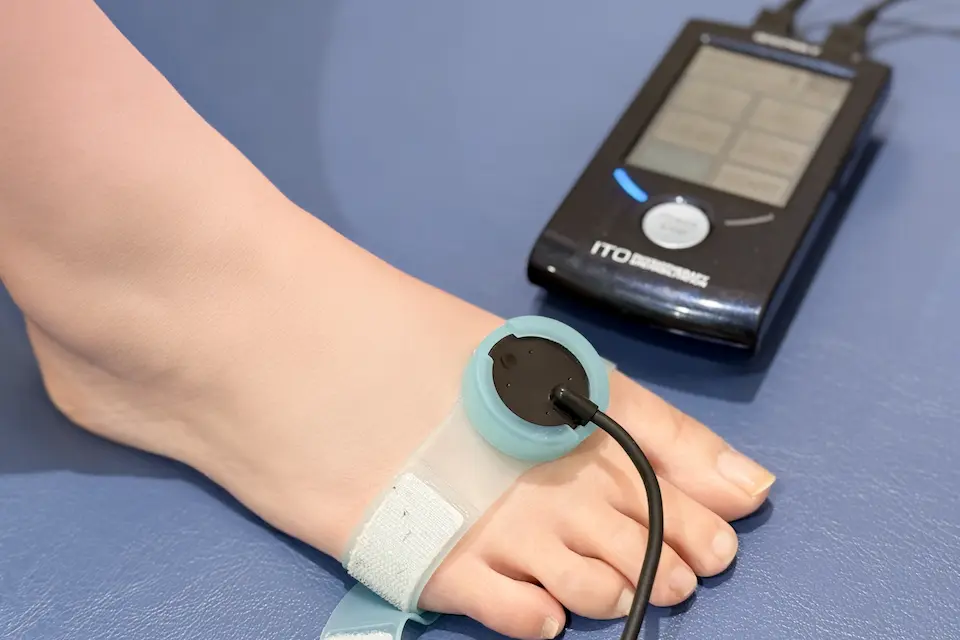
中足骨疲労骨折に対するLIPUS(骨折治療器)
LIPUS(低出力超音波パルス療法)は、中足骨疲労骨折に対する有効な治療法で、骨癒合の促進を目的に用いられます。微弱な超音波刺激によって骨の修復を助け、安静のみの場合より治癒期間の短縮が期待されるため、治りにくい症例や早期復帰を目指すアスリートに対して使用されます。
効果
- 骨癒合の促進:超音波刺激により骨を形成する細胞の活動を高め、骨修復過程を促進します
- 治癒期間の短縮:通常は安静のみで数週間〜数か月かかる回復を、より早められる可能性があります。
- 難治例・遷延例に有用:第2中足骨基部や第5中足骨近位部など、治りにくい部位で効果が期待されます。
- 痛みの軽減効果:骨修復の促進に伴い、運動時痛や圧痛の改善が期待されます。
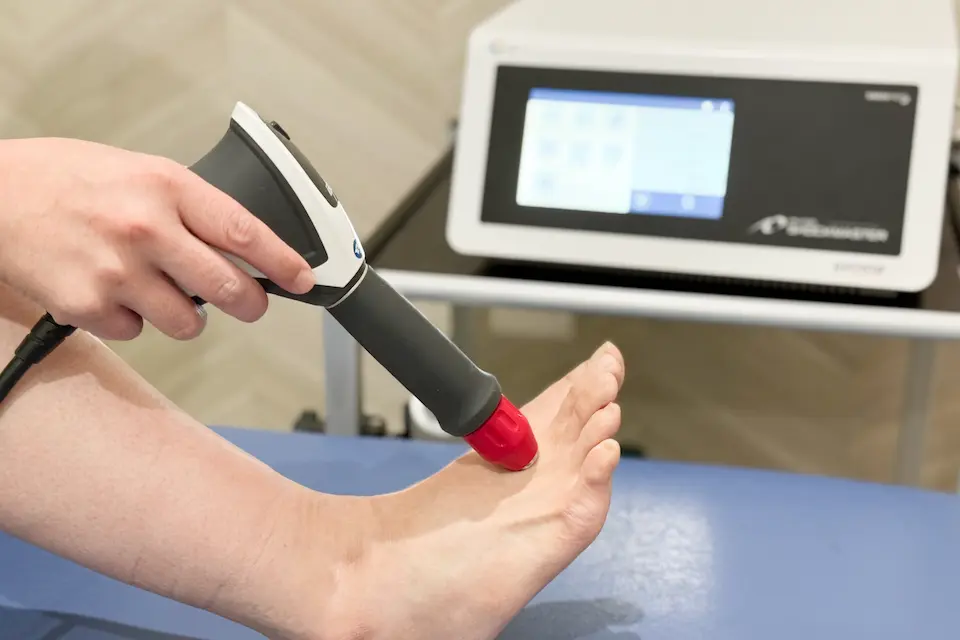
拡散型体外衝撃波
体外衝撃波は骨形成を促す生物学的反応(血流増加、骨形成因子の活性化など)を引き起こすとされ、遷延癒合や難治例、疼痛が長引く症例に対して骨癒合促進や疼痛軽減を目的に用いられることがあります。特に保存療法で改善が乏しい場合や、手術を回避したい症例では選択肢のなります。
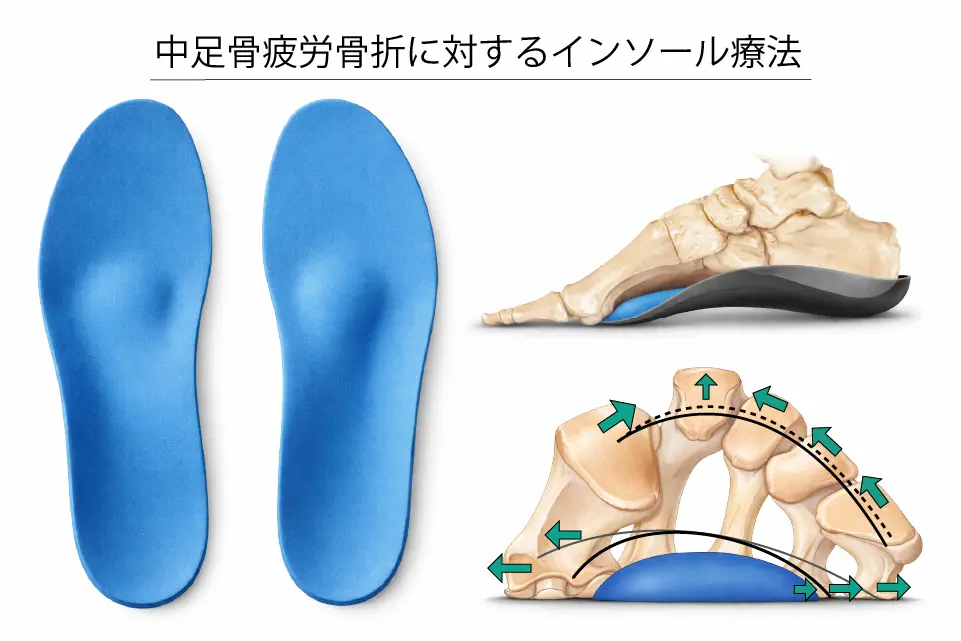
インソール
足部の形態や荷重分布に合わせて作製したインソールは、中足骨への局所的な過剰負荷を分散し、衝撃吸収機能を補助することで、中足骨疲労骨折の予防に有効です。
特に前足部への荷重集中やアーチ機能の低下、足部アライメント異常がある場合には、適切な支持と荷重コントロールにより骨ストレスを軽減できます。
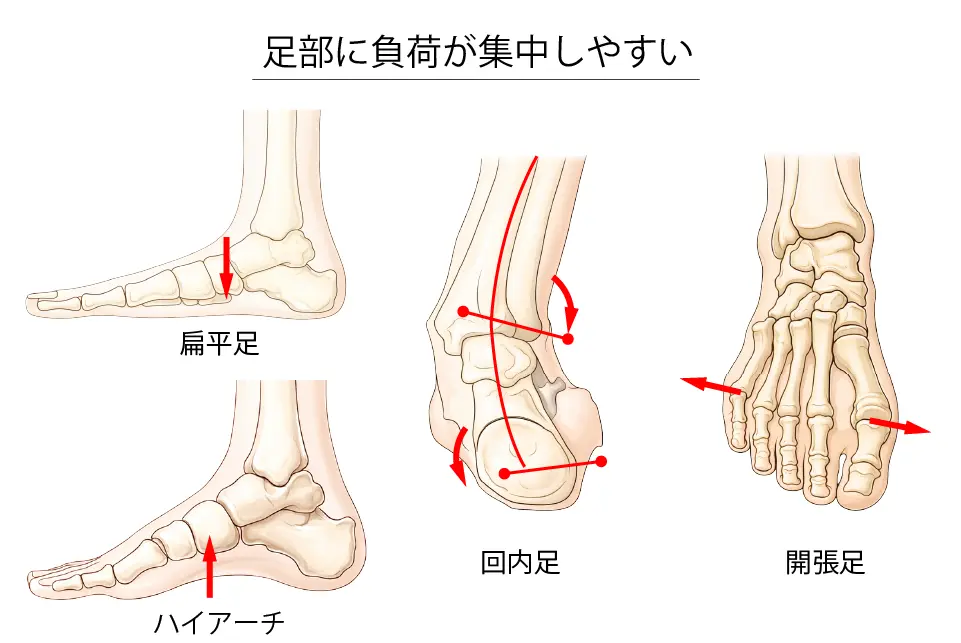
横アーチの低下(開張足)
横アーチ(前足部のアーチ)が低下すると、本来アーチ構造によって分散される足底の荷重が特定の中足骨に集中しやすくなります。とくに第2・第3中足骨は中央に位置し可動性が小さいため、横アーチが崩れると繰り返しの圧縮・曲げストレスを最も受けやすくなります。
その結果、骨の微小損傷の修復が追いつかず、疲労骨折が生じやすくなります。
.webp)
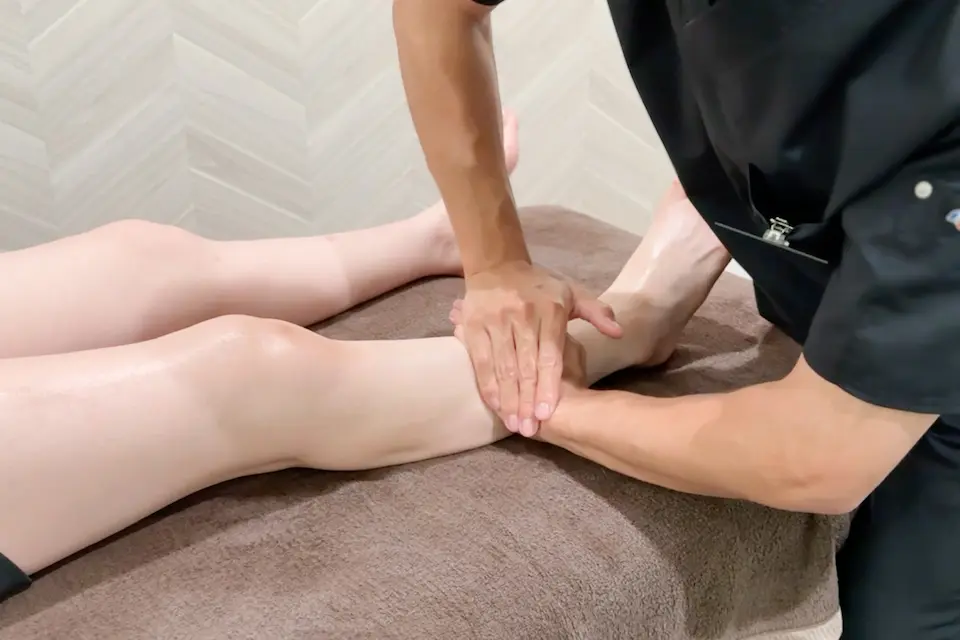
スポーツマッサージ
筋肉が疲労して衝撃吸収機能が低下すると、荷重が骨へ直接伝わりやすくなり、疲労骨折のリスクが高まるため、筋機能を維持することは予防の観点から重要です。スポーツマッサージは、筋疲労の軽減や血流の改善、筋緊張の緩和を通じて、骨に加わる過剰なストレスを間接的に低減させます。
なりやすい人の特徴
① 低BMI・やせ型(低体重)
- 骨量・骨密度が低く、骨の強度が不足しやすい
- エネルギー不足(RED-S)と関連
.webp)
② 骨密度・骨量が低い
- 発育期の栄養不足やホルモン異常の影響
- 女性では無月経、男性では性ホルモン低値と関連

③ エネルギー不足
- 食事量不足により骨形成が抑制される
- RED-S の中心的要因

④ 月経異常
- 低エストロゲン状態により骨量増加が阻害される
- 女性アスリートの三主徴の一つ
⑤ 成長期に骨の量が増加が不十分
- 思春期のエネルギー不足や過度な減量の影響
- 将来的な骨脆弱性につながる
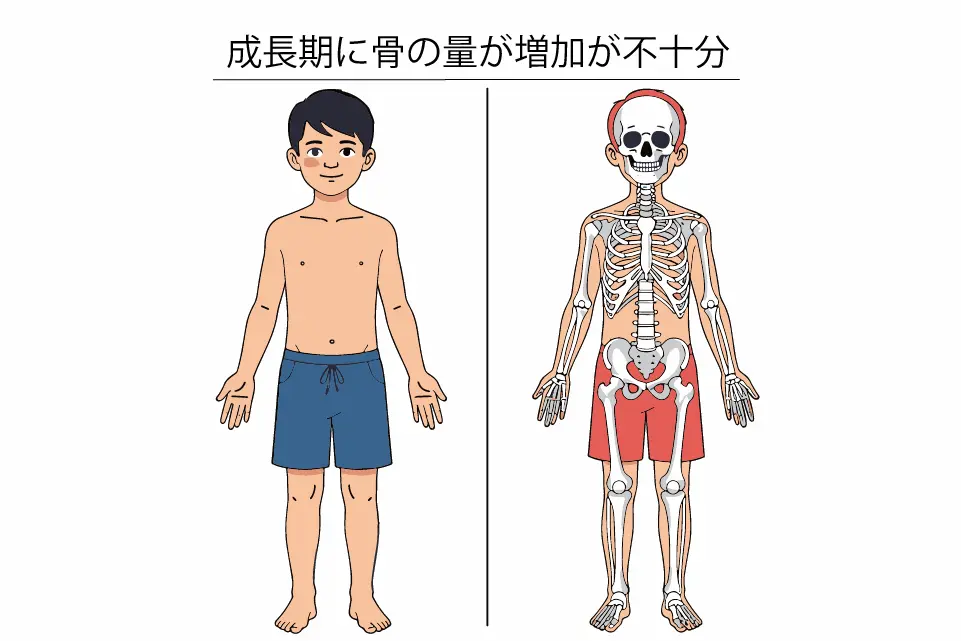
骨が育つのは20歳まで
骨量(骨の量)は一生を通じて増え続けるわけではなく、主に思春期までの成長期に増加し、20歳頃に最大骨量(ピーク)に達します。その後40歳頃まではほぼ維持されますが、以降は加齢とともに徐々に減少し、特に女性では閉経後に女性ホルモンの低下によって急速に減少します。骨量が低下すると骨の強度が弱まり、わずかな衝撃でも骨折しやすくなる骨粗鬆症の原因となります。したがって、将来の骨折予防のためには、成長期に十分な栄養・運動・休養を確保して最大骨量を高めておくことが重要です。
また、骨量の増加には性ホルモンが深く関与しており、過度なダイエットによる低体脂肪や無月経は骨量低下を招く可能性があります。特にやせ型が求められる競技では、成長期からの食事制限や過度なトレーニングが骨の発達を妨げ、疲労骨折などのリスクを高めるため注意が必要です。適切な体脂肪率の維持、バランスのよい食事、無理のないトレーニングが、健全な骨の発達と将来的な骨折予防につながります。
⑥ 筋力不足
- 衝撃吸収能力が低く、骨への負担が増加

⑥ 疲労による衝撃吸収能力の低下
- 筋疲労 → 骨への直接負荷増大

⑦ 足部に負荷が集中しやすい
- 荷重の偏り
- 特定部位(第2中足骨など)へのストレス集中
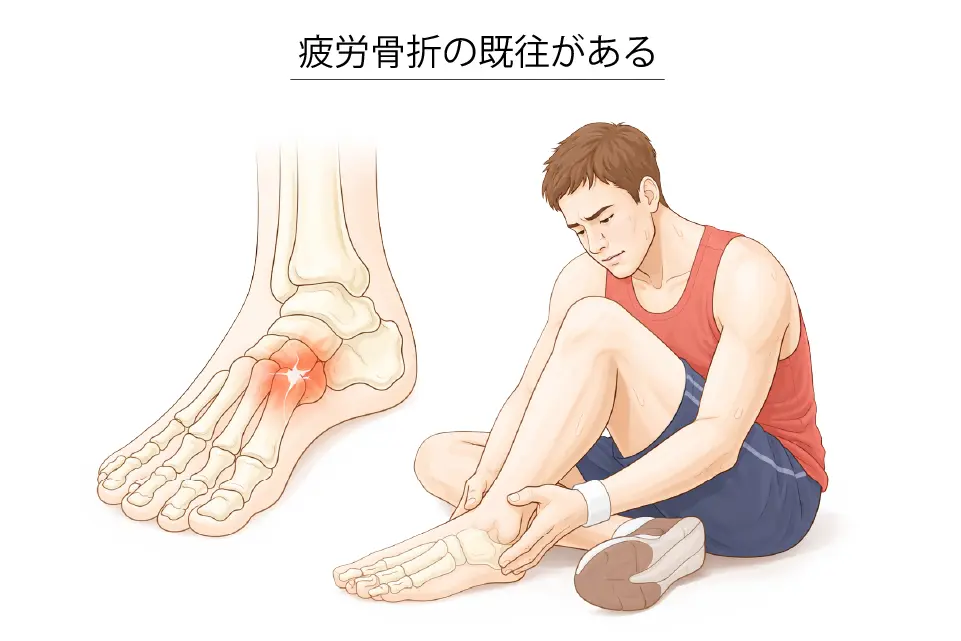
⑧ 過去に疲労骨折をしたことがある
- 骨質・負荷様式の問題が残存している可能性
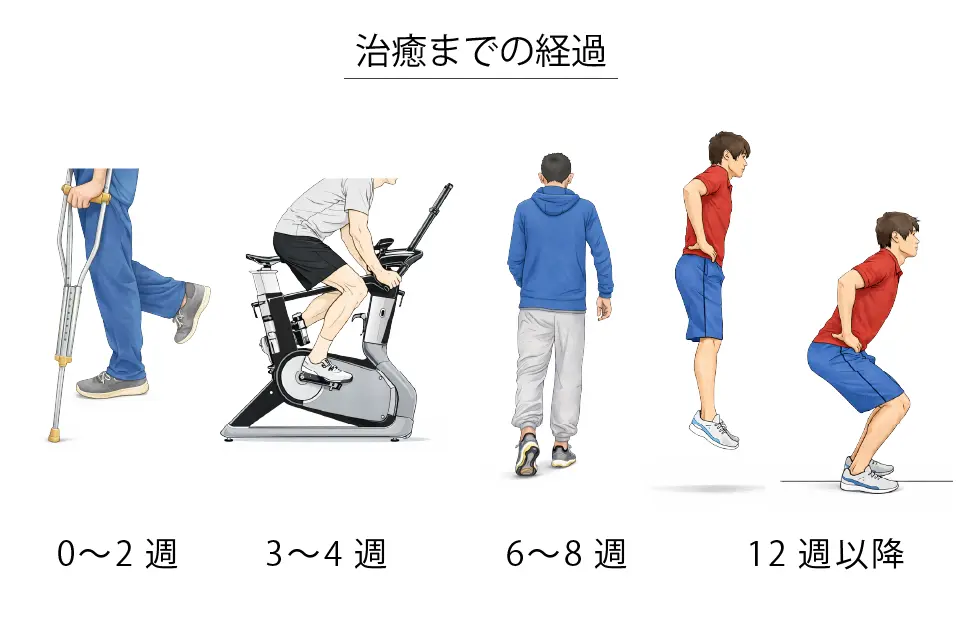
治癒までの期間
中足骨疲労骨折は、適切な保存療法を行えば通常6〜8週間で骨癒合が得られますが、高衝撃の活動(ランニングやジャンプなど)への完全復帰には3か月以上を要することがあります。
初期治療としては安静を保ち、硬い底の靴やウォーキングブーツを使用し、高衝撃活動を避けることで骨の治癒を促します。
治癒までの経過
0〜2週
安静と疼痛軽減が中心となり、痛みの管理と骨の安定のために松葉杖や装具を使用することがあります。
3〜4週
痛みが軽減することが多く、痛みのない範囲で部分荷重が可能となります。水泳や自転車などの低負荷・非荷重の運動を開始できる場合があります。
6〜8週
多くの場合、骨の治癒がほぼ完了し、通常の歩行へ段階的に復帰します。
12週以降
重症度や回復状況に応じて、ランニングやジャンプなどの高衝撃スポーツへの復帰が許可されることがあります。
回復に影響する要因
- 第2・第3・第4中足骨の骨折は比較的治癒しやすい一方、第5中足骨の骨折は治癒に時間がかかる傾向があります。
- 受傷を無視して活動を続けると、治癒が12週以上に遅れたり、癒合不全となって手術が必要になることがあります。
- 骨の修復には十分なカルシウムとビタミンDの摂取が重要です。
中足骨疲労骨折と診断され不安な方へ ― 最短復帰のためにできること
病院で「中足骨疲労骨折」と診断され、これからどうすればいいのか分からず不安を感じていませんか。
部活を休みたくない、安静にしている間に体力が落ちてしまうのではないか、少しでもできることはないのか、できるだけ早く復帰したい――そのような思いを抱えている方はとても多くいらっしゃいます。
疲労骨折は確かに運動制限が重要ですが、何もできないわけではありません。適切なリハビリや負担をかけないトレーニングを行うことで、コンディションを維持しながら回復を早めることが可能です。
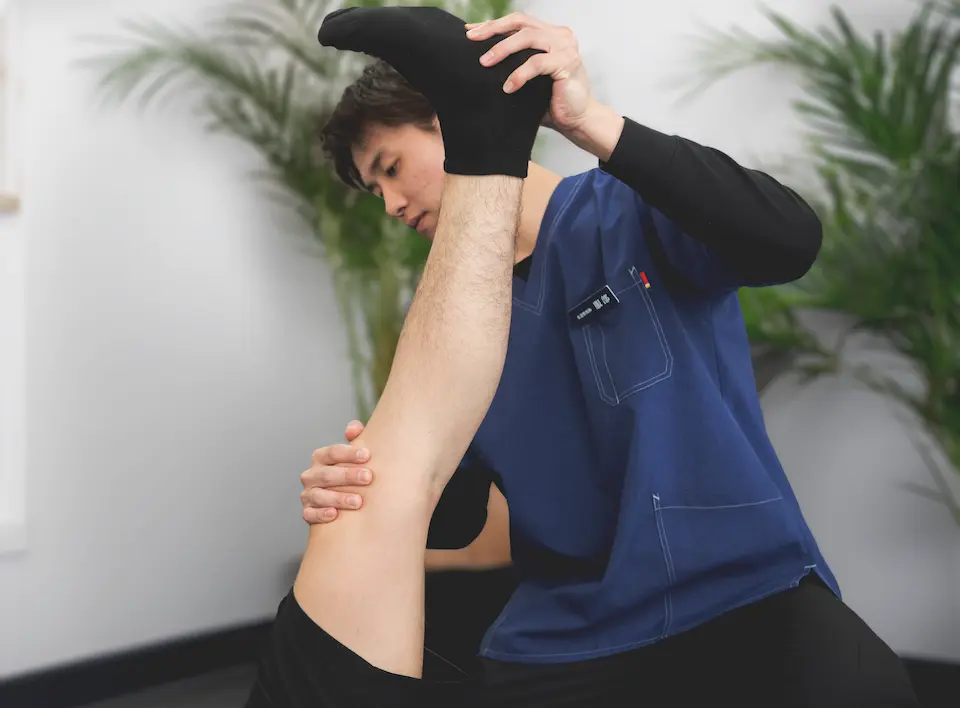
当院のサポート体制
当院では、スポーツ障害に精通した専門トレーナーが状態を詳しく評価し、競技復帰を見据えたリハビリを行います。さらに、超音波骨折治療器を用いて骨の修復を促進し、可能な限り早期の回復と安全な復帰を目指します。
「何もしないで待つだけ」ではなく、「できることをしながら最短で復帰する」ためのサポートを行っています。少しでも早く競技に戻りたい方は、ぜひ一度当院へご相談ください。
.webp)
この記事を書いた人
アルコット接骨院院長
柔道整復師
フットケアトレーナーマスターライセンス、足爪補正士、テーピングマイスター、IASTMマニュアルセラピスト、FMS 、SFMA、FCS、BPL mentorship program修了、マイオキネマティック・リストレーション、ポスチュラル・レスピレーション、ペルビス・リストレーション、インピンジメント&インスタビリティ修了
